Маммография, являясь рентгенологическим скрининговым методом, несомненно вредна для человека. В ходе проведения каждой процедуры исследуемая получает уровень облучения равный 0.1-0.2 Рад, что является, по мнению врачей, слишком маленькой дозой для развития новообразований. Такое количество радиации существенно меньше, чем даже при флюорографии, однако, согласно статистическим исследованиям возможность развития злокачественной опухоли в результате разовой процедуры составляет 1 случай на 200 000 женщин.
Общая ситуация.
Количество получаемого излучения разнится в зависимости от применяемого рентген-аппарата. Как правило, старые аппараты, использующие плёночную технологию снимков, существенно вреднее современных цифровых маммографов. Электроимпедансная маммография, например, вовсе не использует рентгеновские лучи для обследования и может проводится даже у беременных и кормящих женщин. Но и информативность данного метода ниже, чем у классических на 15 процентов. Информативность оптической и микроволновой маммографии достигает 98 процентов, однако эти диагностические методики достаточно новые и ещё не прошли полного спектра клинических испытаний.
Использование рентгеновских лучей в качестве основного инструмента методики сканирования предполагает накопление с течением времени в организме женщины некоторой дозы радиации, которая может спровоцировать образование опухоли в молочных железах, что само по себе является парадоксом, так как маммография, по мнению многих врачей, не опасна и предназначена помочь в обнаружении подобных новообразований.
Что говорит наука?
В научных медицинских кругах давно ведутся споры относительно того, вредна ли маммография. Группа независимых экспертов из Великобритании провела 11 рандомизированных статистических исследований с целью сравнения количества заболеваний раком молочных желез в областях с регулярным прохождением маммографии и без. Согласно полученной статистике большее количество новых заболеваний было отмечено именно в популяциях с обязательной ежегодной маммографией. А учёные из Дании и Норвегии опубликовали данные, по которым количество смертей от рака молочных желез по статистике ниже в районах, где регулярная маммография не проводится. На основании этих данных многие западноевропейские медики рекомендуют проходить вместо маммографии ультразвуковое обследование груди.
Также не стоит забывать, что слишком частое рентгеновское обследование груди (гипердиагностика) увеличивает шансы на получение ложных результатов. За этим может последовать целый комплекс неприятных и ненужных процедур (пункционная биопсия, дополнительная маммография, УЗИ, МРТ). Известны случаи, когда ситуация доходила до проведения операций по иссечению несуществующих опухолей.
Делать или нет?
Несмотря на ряд недостатков, маммография является очень важной диагностической процедурой, помогающей сохранить жизнь людям. И, если не переусердствовать с частотой диагностики, выбирать клиники с современными и безболезненными рентген-аппаратами и совмещать рентгеновское исследование с ультразвуковым, то маммография работает скорее полезна, чем опасна.
Маммография: вредно или нет, как часто делать
Маммография — это рентгенологический скрининговый метод, позволяющий выявить новообразования в молочных железах. Многих интересует, вредно ли делать маммографию. Во время процедуры женщина получает дозу облучения, но она очень маленькая и составляет всего 0,1–0,2 Рад.
При проведении флюорографии доза радиации намного выше, но вред от маммографии может быть намного больше. Например, развитие злокачественной опухоли непосредственно после рентгеновского обследования груди. Это достаточно редкий случай, но он имеет место быть.
Вред маммографии зависит и от рентгеновского аппарата. Старая техника намного вреднее, чем современные маммографы. Есть также аппарат, который для обследования груди не использует рентгеновские лучи. Однако информация, которую он предоставляет, не такая точная. Его чаще применяют для обследования беременных и кормящих женщин. Получает парадокс: маммография создана для того, чтобы выявить новообразования, но и сама их провоцирует…
Обратимся к науке
Медики давно спорят по поводу того, вредно ли проводить маммографию или нет. Английские ученые провели исследование, которое пролило свет на этот вопрос.
Всех женщин, участвующих в исследовании, разделили на 2 группы. Одна группа каждый год проходила маммографическое обследование груди, а вторая — нет. Наибольшее количество новообразований было выявлено у первой группы.

Маммография: за и против
Маммография, конечно, имеет много недостатков. И ее воздействие на организм досконально никем не изучено, хотя и проводилось много различных исследований. Однако на сегодняшний день она по-прежнему остается самым эффективным методом выявление злокачественных новообразований в женской груди.

Маммограф выявляет рак на самых ранних стадиях, когда опухоль достигает всего 5–6 мм. УЗИ, к сожалению, определяет более крупные образования, которые сложно поддаются лечению.
Кому и как часто необходимо проходить маммографию?
За последние годы рак значительно «помолодел». Злокачественные опухоли все чаще появляются у женщин в возрасте 25–45 лет. Маммографические исследования становятся все актуальнее. В таком возрасте процедура проводится только по назначению врача, если есть к этому какие-либо показания.
После 45 лет маммографию необходимо проходить 1 раз в год для профилактики. Выявление рака на ранних стадиях делает лечение намного результативнее. Маммограф позволяет выявить и мастопатию, в то время как УЗИ может не показать каких-либо отклонений.
Важно! Маммографию нельзя проходить беременным женщинам и кормящим матерям.
Можно ли минимизировать вред рентгеновских лучей?

Для обследования лучше выбирать частные клиники, где вам уделят максимальное количество времени и расскажут, что и как нужно делать. В обычных поликлиниках, где на обследование одной женщины выделяется 10 минут, многие вещи могут опустить. А ведь они так важны для сохранения женского здоровья!
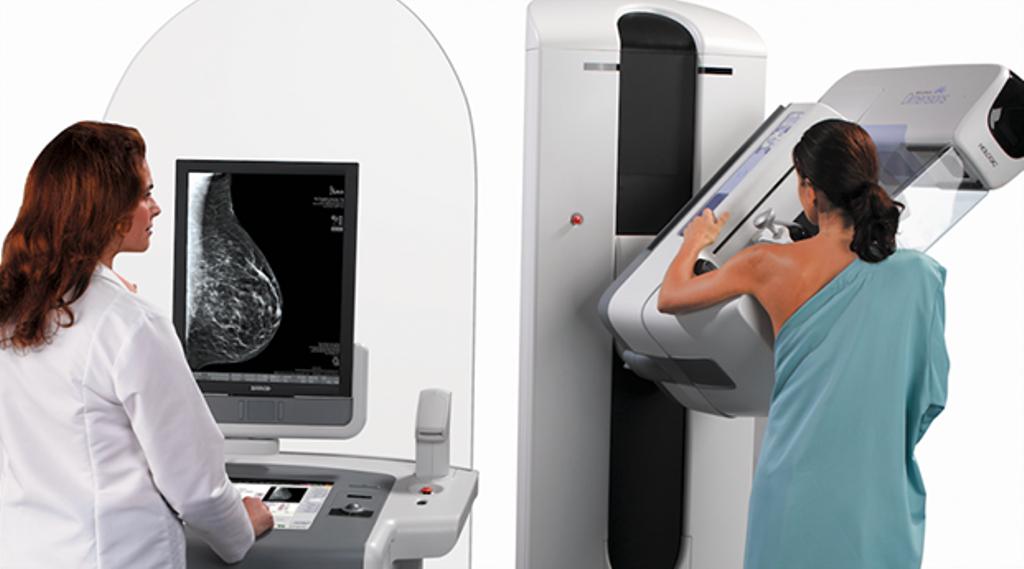
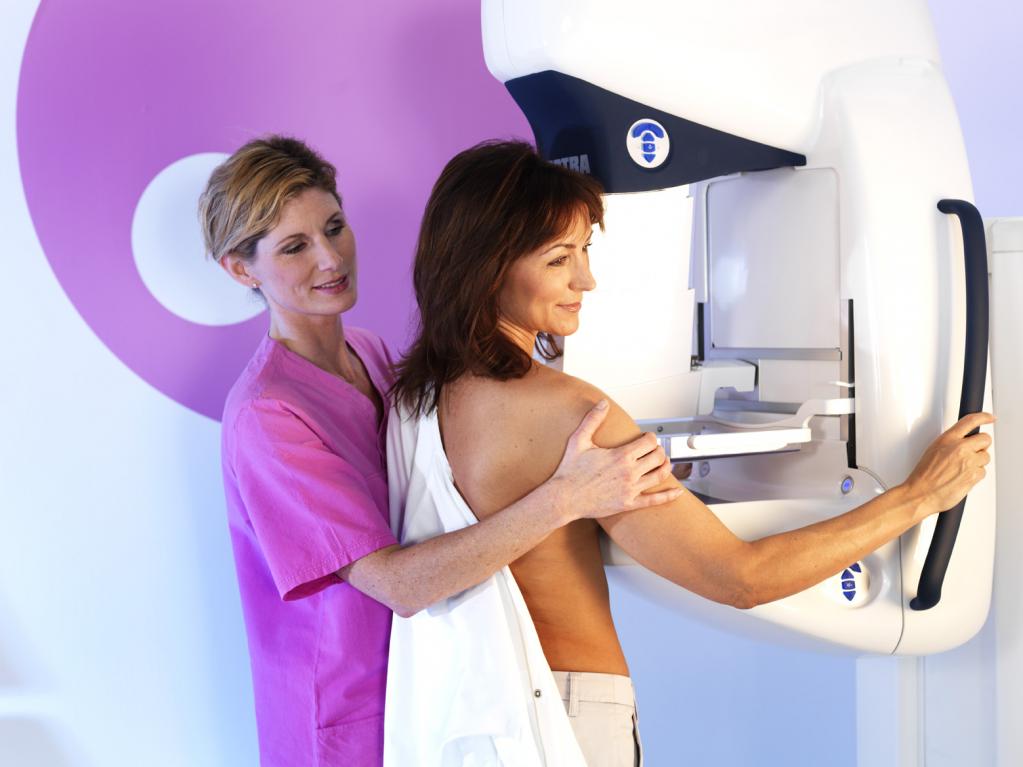
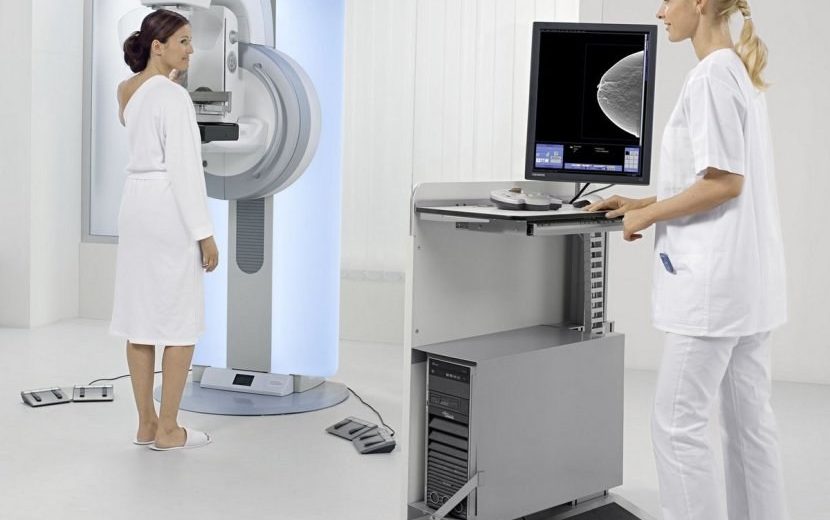
Как проходит процедура маммографии?
1. Перед проведением процедуры женщина раздевается по пояс. Обследование она может проходить как сидя, так и стоя. Это зависит от модели маммографа.
2. Одна грудь помещается на плоскую поверхность и прижимается компрессором.
3. Под разными углами делают снимки молочной железы.
Таким же образом обследуется вторая грудь.
Как готовиться к обследованию?
К проведению маммографии нужно готовиться так же, как и к обычным медицинским обследованиям.
- Не рекомендуется пользоваться дезодорантом, молочком для тела, кремами, духами и другими косметическими продуктами, поскольку это может привести к созданию некачественных снимков.
- Украшения с шеи следует снять, чтобы они не привели к искажению данных.
- Делать маммографический снимок необходимо минимум через неделю после окончания месячных.
- За 2-3 дня до проведения процедуры следует отказаться от употребления кофе и энергетических напитков. Они часто приводят к искажению данных.
Маммография не является обязательной медицинской процедурой. Врач может только рекомендовать женщине провести это обследование. Окончательное решение пациентка принимает самостоятельно.
Если вы считаете, что маммография принесет больше вреда, чем пользы, можете смело отказываться от нее. Однако лучшего метода диагностики злокачественных образований в молочных железах пока нет. Лучше все же не пренебрегать маммографией. Если придерживаться всех вышеописанных рекомендаций, то вред для здоровья будет минимальным.
Вред Маммографии — Правда Или Вымысел

По мнению медиков, женщины в возрасте до 45 лет могут проходить такое обследование один раз в два года без ущерба для здоровья, поскольку дозы облучения очень малы. Как известно, ранняя диагностика раковых заболеваний – главное условие для профилактики смертности по этой причине. Кроме того, с помощью маммографов более точно диагностируют мастопатию, что позволяет выбрать наиболее эффективное лечение.
Женщинам в возрасте до 40 лет данную процедуру назначает врач, а после 45 лет ее в профилактических целях рекомендуют проходить всем 1 раз в год. В то же время не утихают дискуссии о вреде маммографии – в частности, из-за облучения. Отметим, что доза облучения при использовании аналоговых маммографов (старого образца) выше, чем цифровых. Маммография противопоказана в периоды беременности и кормления грудью.
В 2005-м году датские ученые сообщили о результатах исследования, согласно которым маммография на четверть сокращает смертность от рака молочной железы. Однако по результатам более позднего исследования, проведенного учеными Дании и Норвегии, ситуация прямо противоположная – от рака молочной железы меньше умирают как раз в тех регионах, где такие обследования не проводятся. Тем не менее, прямой связи между этим обследованием и смертностью от рака ученые не обнаружили.
Тремя годами позже журнал «Archives of Internal Medicine» опубликовал информацию о том, что в Европе случаи рака груди стали более частыми в связи с ежегодным проведением маммографии.
Согласно подсчетам американских ученых, статистические данные таковы: чтобы предотвратить одну смерть от рака молочной железы, необходимо проводить обследование 2,5 тысяч женщин на протяжении 10 лет. При этом есть вероятность ложноположительного результата. Оценивая вред маммографии, исследователи обращают внимание общественности и на психологический аспект: у многих женщин при ложноположительном результате наблюдается сильный стресс, а каждая третья пациентка отмечает еще и болезненность данной процедуры.
Чтобы минимизировать облучение при прохождении этого обследования, следует применять современное оборудование и правильно размещать пациентку во время процедуры. Опытный врач всегда посоветует клинику, где эти условия соблюдаются. При проведении этого обследования в массовом порядке пациенткам уделяют меньше внимания и проявляют куда меньше такта.
Исследования ученых на эту тему довольно противоречивы. Есть ли вред маммографии или она является для многих просто неприятной процедурой? Медицина данный метод поддерживает. Поэтому, если вам все-таки необходимо такое обследование, постарайтесь обеспечить себе максимальный комфорт. Берегите себя!
Маммография вред
Задумалась я..И стала искать информацию о том, что я думаю.Всегда из двух зол выбирают меньшее , как говорится..Но всегда лучше сто раз подумать, прежде чем сделать БЕЗ ПОКАЗАНИЙ. данное обследование.Сейчас по диспансеризации идёт мой год рождения)Кровь сдала с удовольствием.Окулиста прошла.А вот насчет маммографии задумалась.
Статья номер 1:
Маммография – одна из причин рака груди
Новость на Newsland: Маммография – одна из причин рака груди
Исследование 2005 года, проведенного в Дании, якобы свидетельствовало, что тестирование женщин на рак молочной железы с помощью маммографии сократило смертность от этой болезни на 25%. Казалось бы, что результаты исследования — это именно то, о чем твердят все врачи и что нам рекомендуют делать. Но вот группа датских и норвежских ученых взяла и пересмотрела выводы исследований, предварительно дополнив их несколькими свежими данными. И вот, что у них получилось.
По их мнению, результаты исследования является не только верными, но еще и прямо противоположными действительности. Оказалось, что никакого сокращения смертности от регулярного прохождения обследования с помощью маммографии, а смертность от рака молочной железы была в действительности ниже в тех районах, где женщин не подвергали скринингу.
Датские ученые проверили годовую динамику смерти от рака груди в двух регионах страны, в одном из которых проводилась программа тестирования на онкологию, а в другом — нет. Для верности эксперимента, полученные результаты сравнили с уровнем смертности от злокачественных опухолей молочной железы за 10 лет до начала программы скрининга и через 10 лет после введения рентгеновского тестирования.
Результаты показали, что женщины в возрасте от 55 до 74 лет в регионах, где проводилось тестирование, стали умирать на 1% меньше, чем до этого. А в областях, где женщин не подвергали скринингу, смертность уменьшилась на 2%. Для группы женщин возрастом от 35 до 54 лет проценты уменьшения смертности равнялись 5% и 6%, соответственно.
При этом ученые не подтвердить доказательства наличия прямой зависимости между проведением маммографии и сокращением смертности от рака груди. По словам исследователей, причиной тому может быть уменьшение факторов риска или улучшение качества лечения, а не проведения скрининга.
Подведя итоги, ученые выразили мнение, что регулярное тестирование на злокачественные опухоли может лишь в ничтожной степени предотвратить смерть от рака груди или помочь женщинам получить менее агрессивное лечение. В большинстве же случаев пациентки после маммографии будут сверх меры (или неправильно) диагностированы, получат ненужное и разрушительное лечение и будут психологически травмированы своим (неправильным) диагнозом.
Более того, исследование, опубликованное в журнале Archives of Internal Medicine за 2008, показало, что ежегодные маммографии, облучающие молочную железу радиацией, привели к учащению случаев рака груди в Европе.
08.04.2010
Маммография: чем опасна? Лечение рака: чего не знают пациенты
Надо ли выявлять рак на ранних стадиях. Оборотная сторона скрининга
Завершился месяц борьбы с раком молочной железы, в течение которого нас неоднократно предупреждали: раннее выявление рака спасает жизнь. Нам всем знаком этот постулат с детства. Однако сегодня его готовы оспорить многие специалисты. Известный кардиолог и телеведущий доктор Мясников рассказывает о том, что происходит с пациентами после распространенных скринингов — маммографии, УЗИ, томографии — и кому эти исследования делать нужно, а кому — даже вредно.
Конечно, раннее выявление рака спасает жизнь! Как лозунг — вполне правомочен и на конце только восклицательные знаки. Нам не привыкать жить лозунгами, и мы выявляем, исследуем, оперируем, облучаем и так далее, и так далее! И не считаем ни людские, ни материальные потери в служении этому лозунгу.
Раннее выявление — это скрининг, т.е. обследование здорового, ни на что не жалующего, человека на возможное наличие где-то засевшей опухоли или других скрытых проблем со здоровьем. Иначе — диспансеризация.
Скрининг (диспансеризация) обязателен для каждого, но не по площадям, а строго по алгоритму, разработанному специально для каждого возраста и в соответствии с наличием факторов риска. Потому что бездумный скрининг может принести (и приносит!) немалый вред.
Не так уж и не правы те, кто боится ходить по врачам: а вдруг что-то найдут? Это, конечно, полностью страусовое поведение — прятать голову в песок. Оно недопустимо там, где медицина развита настолько, чтобы понимать: какая информация о человеке нужна, а какая пока нет. У нас, к сожалению, медицина к такому еще не пришла.
Эффективность поголовного скрининга — меньше 1%
Подавляющее число положительных результатов исследований (т.е. когда выявляется какая-то картина, отличающаяся от нормальной) являются ложноположительными. Возьмем такой популярный и часто незаменимый метод, как компьютерная томография.
Пересмотрели истории болезни 1500 человек, которых подвергли полному скринингу на компьютерном томографе. Различные ненормальности были обнаружены у 90%, причем, как правило, не одна! По результатам: 40% этих людей (почти половине!) было рекомендовано дообследование: исследования с контрастом, очень дорогостоящий ПЭТ (позитронно-эмиссионная томография), биопсия и даже хирургическая лапароскопия (это когда в небольшой разрез вставляют зонд с камерой на конце).
Так вот, из реально обнаруженной патологии было найдено 4 рака почки, 3 рака груди, 2 лимфомы, 2 рака желудка и 1 феохромоцитома. 12 на 1,5 тысячи человек! Остальное — ложноположительные изменения.
Казалось бы, ну и что?! Нашли же! Спасли людям жизнь, а так бы они жили и ничего не знали! А как быть с остальными почти полутора тысячами? Половина из них прошла через многие дополнительные исследования, через биопсии, некоторые через операции — и ведь все зря: у них были ложноположительные результаты!
Например, почему не проводят скрининг на рак яичников? Потому, что если на УЗИ находят подозрительные изменения, они подтверждаются другими анализами и больную берут на операцию (не могут в такой ситуации не брать!) — рак подтверждается только у 3%! На одну действительно необходимую операцию приходится 29 сделанных зря — с операционными рисками, осложнениями, процентом смертности.
А каково жить, зная, что у тебя подозревают рак, ходить по малоприятным процедурам? Проводили исследование, в котором расспрашивали женщин, у которых на маммографии был установлен рак, но потом результаты оказались, к счастью, ложноположительными. Половина из них страдала выраженной тревогой, а 20% волновались так сильно, что не могли толком выполнять свою работу!
Нашли рак — спасли жизнь?
Ладно, скажет кто-то, тратим огромные деньги из и так скудного медицинского бюджета зря (об этом пусть правительство заботится), кто-то промыкался по врачам и лабораториям (пусть радуются, что ничего не нашли!), но ведь кому-то действительно нашли рак и там самым спасли или продлили жизнь!
Да вот и это не всегда. Та же компьютерная томография отлично видит объемные образования печени. И оставим в стороне тот установленный факт, что на каждый случай реального рака печени приходится 1800 (!) ложноположительных результатов.
Вот нашли мы у ничего не подозревающего человека этот самый рак — «гематому». Она относится, к сожалению, к той разновидности онкологии, где успехи в лечении пока весьма скромные. Врачи уже не имеют права отмахнуться — рак, потенциально опасное заболевание, надо срочно лечить! И лечат. Тяжелая операция, потом радиация, потом изнуряющая химиотерапия. Качество жизни уж точно потеряно. А ведь в данном случае больной в доклинической стадии мог бы еще много времени жить полноценной жизнью.
Другой пример — рак простаты. После введения в 90-х годах поголовного скрининга мужчин на уровень простат-специфического антигена (ПСА) врачи стали выявлять этот рак в десятки раз чаще и на самых ранних стадиях. Количество операций возросло многократно, а вот смертность от этого рака как была, так практически и осталась!
Что же мы с таким энтузиазмом оперировали и уничтожали?! Оказалось, что на таких доклинических стадиях рак простаты может прогрессировать, а может, и нет! И процент здесь 50 на 50. А операция — это и импотенция, и недержание мочи, и прочие малоприятные вещи.
Именно поэтому сегодня во всем остальном мире предлагают либо вмешательство, либо наблюдение. Звучит дико: наблюдать за раком, но медицинская наука считает такой подход вполне оправданным. И скрининг на рак простаты сегодня перестал быть поголовным.
Выявление рака груди: что не так с маммографией?
Далее — маммография. Да — обязательно, да — спасает жизнь, но опять все упирается в факты. Почему в медицинском сообществе идут такие споры, с какого возраста ее проводить в целях скрининга и проводить ли вообще? Много ложноположительных результатов. Особенно в возрасте до 50 лет.
Представьте — на один выявленный рак, приходится тысяча женщин, у которых что-то нашли, заподозрили, что это рак, и долго и тщательно обследовали, включая биопсию! Все это время они места себе не находят, а 20% впадают в тяжелую депрессию. А представьте, что скрининговую маммографию повторяют ежегодно, и умножайте каждый раз шанс ложноположительного результата на эту тысячу!
Кстати, именно поэтому во всех странах, включая и Россию, период между маммографиями увеличили до 2 лет. Если проводить скрининговую маммографию раз в два года, то количество ложноположительных результатов сокращается вдвое, если проводить ее, начиная с 50 лет, а не с 40, то их количество снижается еще в 2 раза.
Другая проблема, связанная с маммографией, это, как и в случае скрининга на рак простаты, так называемая овердиагностика: выявление патологии неясной клинической значимости. Об этом мало говорят, но не все случаи рака груди быстро прогрессируют, некоторые даже могут подвергаться обратному развитию.
Значительно чаще теперь стал ставиться диагноз «локальная внутрипротоковая карцинома», клиническое значение которой до сих пор не окончательно ясно. Ведь подавляющее большинство этих локальных внутрипротоковых карцином не переходят в инвазивный (проникающий) рак и так и оставались бы случайной находкой! Но рисковать никто не хочет, и таких женщин и оперируют, и облучают. 20% всех вновь обнаруженных раков молочных желез — локальные внутрипротоковые карциномы.
Анализы на онкомаркеры — только для больных, после операции
Поговорим еще о популярной и очень часто абсолютно неверно трактуемой теме — онкомаркерах. Что это? Ну, взять тот же ПСА — это онкомаркер для простаты. Подобные есть для рака печени, яичников, желудка, щитовидной железы и так далее. Вот их официальное определение: «Онкомаркеры — специфические вещества, продукты жизнедеятельности опухоли или вещества, продуцируемые нормальными тканями в ответ на инвазию раковых клеток, которые обнаруживаются в крови и/или моче больных раком».
Проверим, и все станет ясно — есть рак или нет. И проверяют, и во многих клиниках такие анализы предлагают всем желающим, что является большой ошибкой. Делать этого категорически не надо! Во избежание длинных, наукообразных и никому не интересных рассуждений просто примите мои слова на веру. Ведь в большинстве своем эти онкомаркеры превышают норму и при других, не онкологических, заболеваниях. А при злокачественных опухолях они бывают повышены далеко не всегда! То есть: если они повышены, то это ни о чем не говорит, шансы наличия онкологии очень низкие, если нормальные — никакой гарантии нет, вероятность рака это не снимает.
Для чего тогда их определяют? В основном для наблюдения уже оперированных онкологических больных. Когда установлен диагноз, когда опухоль удалена и онкомаркеры, если только они были исходно повышены, пришли в норму. Вот тут периодический контроль за их уровнем может уловить рецидив на раннем этапе.
Подходы надо менять
С одной стороны, человеческая жизнь бесценна. И мы не постоим за ценой — поставим везде томографы, маммографы, УЗИ и будем выявлять, выявлять, выявлять, не считаясь ни с какими затратами! Пропустим через сито многочисленных исследований тысячи в итоге здоровых людей, проведем десятки ненужных операций, но этот конкретный случай рака выявим! Вырежем, вылечим и спасем.
Наверное, спасем. А может, и нет. Онкологическая операция стоит денег, и правильная химиотерапия стоит денег, и препараты стоят огромных денег, и специалисты стоят еще больших денег. А денег-то и не хватает, их почти нет: все ушло на эти многочисленные и в конечном итоге ненужные исследования, проведенные зря биопсии и операции. Если сесть и посчитать (как сделали все остальные страны), то окажется, что подходы надо менять.
Совсем другим должен быть подход, когда какие-то симптомы уже есть и им пока нет ясного объяснения. Тут надо проявлять настороженность и исключить возможность онкологии, если симптомы на такую мысль наводят.
Маммография — польза или вред, делать или нет?
Для профилактики рака молочной железы врачи назначают миллионам женщин маммографию. Но женщины не знают, что это обследование не профилактика, а диагностика рака молочной железы и что она не безопасна для здоровья! Возможен неправильный диагноз, то есть гипердиагностика, а также повреждение радиацией молочных желез, и это еще не все риски.
В Американских Медицинских СМИ много информации о вреде маммографии, но я как-то не писала об этом на блоге, все думала, как это написать, ведь в это трудно поверить.
Но события последних дней подтолкнули меня начать писать об этом на блоге.
Женщины должны об этом знать и сами, зная все риски и «преимущества» этого обследования, решать, проходить ли им это обследование или нет.
Так что это за события последних дней?
1. В связи с тем, что октябрь месяц в Америке – месяц осведомленности о раке молочной железы, публикуется много статей с негативными отзывами о маммографии.
2. Вышла серия документальных фильмов « Правда о раке», в которых говорят о том, что рак лечится, а маммография вредна.
3. Вышла книга «Маммография Миф», о которой я еще буду писать в этой статье и которую можно купить (ссылка будет предоставлена в конце статьи).
Поэтому я посчитала, что всем женщинам будет, полезно знать эту информацию.
Вы уже знаете, что маммография дает много ложных результатов.
То есть, у женщины НЕТ рака, а ей, на основании не правильной расшифровки снимков, говорят, что у нее рак.
Вы представляете, как может чувствовать себя женщина в тот момент, когда ей говорят, что у нее рак?
Ученых интересовал этот вопрос.
Они провели изучение долгосрочных психологических последствий ложноположительных диагнозов рака молочной железы, установленных с помощью маммографии.
Исследование показало, что женщины даже через 3 года после получения ложноположительного диагноза рака молочной железы, но, не имея его, стабильно демонстрируют негативные психосоциальные последствия по сравнению с женщинами, которые имели нормальные результаты.
Был сделан вывод, что при использовании маммографии при исследовании молочной железы занижен вред этой процедуры.
Ложные положительные диагнозы рака молочной железы вызывают прочные психологические травмы у женщин.
Вот какие психосоциальные и экзистенциальные отрицательные параметры отмечались у таких женщин:
1) Чувство уныния,
2) Беспокойство,
3) Изменение поведения не в лучшую сторону,
4) Отрицательное влияние на сон,
5) Изменилось отношение к самостоятельному осмотру груди,
6) Отрицательное влияние на сексуальность,
7) Исчезло ощущение привлекательности,
«8)» Отсутствие возможности на «переключение»,
9) Не проходящие мысли о раке молочной железы,
10) Внутренний покой,
11) Социальная сеть,
12) Экзистенциальные значения.
Ученые были обеспокоены тем, что у женщин с ложноположительным диагнозом РМЖ экзистенциальные ценности были такие же, как у женщин с раком молочной железы.
То есть, даже тогда, когда ложный диагноз РМЖ был снят, измеримые побочные эффекты психодуховной травмы от ложного (и снятого) диагноза были эквивалентны тем, которые наблюдались у женщин с реальным диагнозом РМЖ.
Но не всегда такая травма кончается психосоциальными проблемами.
Одно интересное исследование было выполнено на шведах. В исследовании участвовало более 6 миллионов человек, возраст – 30 лет и старше.
В течение недели те наблюдаемые, которые получили положительные диагнозы «рак»:
1) Имели увеличение риска самоубийств до 16 раз выше, чем в группе с отрицательными диагнозами «Рак».
2) А риск от сердечно-сосудистых заболеваний был до 26,9% выше, чем в группе отрицательным диагнозом рака.
Что необходимо знать о маммографии?
1) Маммография опасна из- з а облучения молочных желез. Малые дозы радиации, даже от медицинских приборов, не безопасны для здоровья.
Малые дозы медицинской радиации (в том числе маммография) ускоряют старение.
2) Маммография может выдать ложноположительный результат, который
А) приведет к ненужной операции молочной железы, длительному психосоциальному стрессу.
Б) если операции не будет, то стресс все равно будет обеспечен.
3) Официальные утверждения медиков о преимуществах маммографии преувеличены, так как основаны на результатах ошибочных исследований.
Более подробно всю информацию о маммографии, истории ее появления и использованных способах ее внедрения для «профилактики» рака молочной железы вы можете узнать из книги «Маммография миф», написал которую Rolf Hefti.
Её можно купить на Амазоне, она на английском языке, содержит 10 разделов, 397 страниц. Цена книги 7,99$. Ссылка
Ну, а делать или нет маммографию, каждый из вас будет решать сам.
Пишу каждый (имеется в виду человек), потому, что маммографию назначают и мужчинам.
И у них бывает увеличение молочной железы (вернее припухлость), особенно если они принимают препараты для уменьшения простаты.
И им лучше не делать эти анализы, а приостановить прием препаратов, вызывающих беспокойство молочной железы.
Проводите профилактику появления рака молочной железы натуральными средствами:
1) Правильным питанием,
2) Борьбой со стрессами,
3) Достаточным сном,
4) Максимально ликвидируйте экологические факторы, влияющие на появление рака молочной железы.
Об этом я много писала на блоге. Будьте здоровы и живите долго.
Маммография вредна для здоровья: исследование
Рак груди – это серьезная болезнь, которую нельзя недооценивать. Из-за нее женщины обращаются к своим врачам, чтобы пройти ежегодную маммографию – традиционную процедуру скрининга рака груди. Маммография практикуется уже много лет, и включает в себя сдавливание груди между двумя пластинами с целью обнаружить возможные раковые опухоли. Но что, если эта привычная для многих женщин процедура приносит не только пользу, но и вред? Возможно, она не так эффективна, как полагают миллионы людей?
В последнее время некоторые хирурги и медработники начали сомневаться в целесообразности этой практики. Подтверждают эти сомнения и результаты многочисленных исследований, которые показывают, что маммография может иметь потенциально вредные побочные эффекты. Если это правда, стоит ли эта процедура риска? И есть ли безопасные ее альтернативы?
Почему мы до сих пор делаем маммограммы?
Маммографию часто называют единственным способом на ранней стадии диагностировать рак молочной железы, но обзоры восьми научных исследований, посвященных исследованию этой процедуры, показали, что она не является безопасной для пациентки и в целом неэффективна при выявлении рака.
В ходе исследования более 600 000 женщин от 39 до 74 лет регулярно проходили процедуру маммографии. Изучив собранные данные, ученые обнаружили, что многим обследованным женщинам после процедуры был поставлен неверный диагноз. Таким образом, многим женщинам впоследствии приходится проходить ненужную процедуру химиотерапии, что приводит к новым проблемам со здоровьем.
Новые исследования о маммографии
В ходе Канадского национального исследования по скринингу молочных желез, проведенного в 2014 году, ученые пришли к выводу, что процедура маммографии снижает показатели смертности от рака не лучше, чем обычный физический осмотр молочных желез. Это означает, что женщины переплачивают за процедуру маммографии, хотя обычное обследование груди и пальпация (обнаружение уплотнений и набухания) будут такими же эффективными, если не лучше.
По словам доктора Сары Мейбил, которая принимала участие в Канадском национальном исследовании по скринингу молочных желез, если у вас действительно есть раковая опухоль, последнее, что нужно сделать, это сдавливать ее между двумя пластинами в ходе диагностики.
Если предположить, что маммография снижает смертность от рака груди на 15 %, а гипердиагностика и чрезмерное лечение составляют 30 %, это значит, что на каждые 2000 женщин, прошедших скрининг в течение 10 лет, одна сможет избежать смерти от рака, но при этом 10 совершенно здоровых женщин будут подвержены ненужному лечению.
Заключение
Основываясь на имеющихся данных, можно сделать вывод, что процедура маммографии способствует снижению риска смерти от рака молочной железы, но разница между этим ценным преимуществом и вредом, включая ложноположительные результаты и гипердиагностику, слишком большая. Это, однако, не означает, что маммографический скрининг — полностью бесполезная процедура, учитывая, что он все-таки способствует снижению смертности от рака молочной железы.
Маммография: вред или польза?
В выпуске журнала от 23 сентября 2010 г. опубликованы редакционная статья и исследовательская статья, авторы которой сделали вывод о том, что польза такого скрининга – умеренная.
«Ни один скрининговый метод не изучался когда-либо так тщательно, как маммография», – пишет автор редакционной статьи. «За последние 50 лет свыше 600 тыс. женщин участвовали в 10 рандомизированных исследованиях, каждое из которых предусматривало период наблюдения продолжительностью около 10 лет. С учетом таких экстраординарных исследовательских усилий парадоксальным является то, что маммография в качестве скрининга остается одной из самых противоречивых проблем в медицинском сообществе», – отмечено в статье. Ее автор выражает удивление тем, что специалисты до сих пор обсуждают обоснованность такого скринингового исследования, в то время как накоплено большое количество данных, свидетельствующих, что оно находится на грани между умеренной пользой и умеренным вредом, причем грань эта весьма тонкая.
Так, и в уже упоминавшейся исследовательской статье д-р Метт Калагер (Mette Kalage) с соавторами пришли к неутешительному выводу о небольшой пользе национальной скрининговой программы в Норвегии, который привел к уменьшению количества случаев рака вследствие рака молочной железы среди женщин 50–60 лет всего на 2,4 случая на 100 000 пациенто-лет (или на 10%). При этом обусловленное скринингом снижение смертности составило всего ⅓ от снижения смертности по этой причине как такового. Такой вывод авторы смогли сделать благодаря тому, что скрининговая программа в стране вводилась на протяжении 9 лет, в силу чего появилась возможность сравнить статистические показатели в регионах с действующей и недействующей программой.
Больше того, такой результат в отношении смертности обусловлен сочетанным влиянием двух компонентов программы: скрининговой маммографии и работы мультидисциплинарной команды, нацеленной на лучшее лечение рака молочной железы. Так, среди женщин в возрасте старше 70 лет, которым скрининг не проводили, но применяли мультидисциплинарный подход согласно программе, смертность от этой патологии снизилась на 8%. Следовательно, пишет автор редакционной статьи, польза скрининга как такового может проявляться в снижении уровня смертности лишь на 2%.
Специалисты, следящие за ходом обсуждения данной проблемы, могут удивиться, отмечено в редакционной статье, почему польза маммографии в вышеописанном исследовании гораздо меньше, чем по оценкам Испытательной службы по предупредительным методам США (U.S. Preventive Services Task Force – USPSTF) – снижение смертности на 15–23% (Mandelblatt J.S. et al., 2009). Самое простое объяснение, сообщает автор, – норвежские исследователи ошиблись. Они, в отличие от USPSTF, использовавшей данные рандомизированных исследований, воспользовались обсервационным дизайном, который, как известно, угрожает однородности групп пациентов.
Однако, как считает автор редакционной статьи, когортный «шахматный» дизайн, выбранный исследователями, в значительной степени предотвращает неоднородность групп, но усиливает опасность контаминации, а это тоже может привести к приуменьшению пользы скрининговых программ. Тот же эффект может оказать сравнительно кроткий период наблюдения, примененный в исследовании.
В редакционной статье обсуждают еще одну версию: справедливы обе оценки: и USPSTF, и норвежских ученых. И вот почему: рандомизированные исследования, о которых идет речь, описывают положение дел до 1990 г., а обсервационное – после. Вполне вероятно, что маммография в качестве скрининга раньше была эффективнее, чем теперь, когда женщины широко осведомлены о необходимости лечения любых отклонений в состоянии молочных желез и широко распространена адъювантная терапия.
Тем не менее, общественность воспринимает скрининговую маммографию как одно из главных достижений современного здравоохранения – отмечает автор и приводит несколько цифр.
Если скрининг приводит к снижению частоты смерти вследствие рака молочной железы на 10% (считая, что вклад в это вносит только маммография), а для 50-летних представительниц прекрасного пола риск умереть от рака молочной железы в течение 10 лет США сейчас составляет 4 на 1000 женщин, то без скрининга он составлял бы 4,4 на 1000 женщин. Иными словами, количество женщин, которые умрут не от рака молочной железы, благодаря скринингу составляет 995,6, а не 996 на 1000 женщин. Иными словами: для того чтобы избежать одного случая смерти от рака молочной железы, в течение 10 лет необходимо провести скрининговые мероприятия 2500 женщинам.
А что произойдет с остальными 2499 женщинами, участвовавшими скрининге, вопрошает автор редакционной статьи? В США более чем у 1000 женщин за этот период скрининг хотя бы однажды даст ложноположительный результат, и примерно половине из них сделают биопсию. Больше того, от 5 до 15 женщин выполнят хирургическое и, скорее всего, лучевое лечение, которое не было бы назначено, не пройди они скрининга.
Примерно такое соотношение польза/риск можно найти в проекте формы информированного согласия, разработанного в Великобритании (http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1388137/?tool=pubmed).
Ключевые элементы информационного листка
Соотношение польза/риск оценивается в снижении смертности от рака молочной железы на 15%, а гипердиагностики – на 30%.
Если 2000 женщин будут регулярно на протяжении 10 лет участвовать в скрининге:
• Будет предотвращен 1 случай смерти от этого заболевания.
• Диагноз рака молочной железы будет установлен 10 здоровым женщинам, чего никогда не произошло бы в отсутствие скрининга, в результате 4 из них удалят молочную железу, 6 выполнят органосохраняющую операцию, при этом большинство из них получат лучевую терапию.
• 1800 будут жить по истечении этих 10 лет; без скрининга – 1799.
Другие важные последствия:
из 2000 женщин (в Европе), участвовавших в 10 повторных скрининговых мероприятиях:
500 вызовут для дообследования в связи с подозрением на рак; около 125 из них выполнят биопсию; 200 будут испытывать психологический дистресс на протяжении нескольких месяцев в связи с ложно положительным результатом.
Участие в скрининге может создавать ложную уверенность. Свыше 50% случаев рака у участниц скрининговых программ выявляют между обследованиями, и именно они наиболее опасны.
Около ⅓ женщин считают маммографию болезненной процедурой.
Таким образом, грань между пользой и риском скрининговой маммографии очень тонкая, и врачи должны быть хорошо осведомлены об этом.
Польза и вред маммографии
Скрининговое обследование молочной железы позволяет выявлять рак этого органа на ранних этапах и своевременно начать терапию. Это улучшает результаты лечения и прогноз для пациентов.
Однако как специалисты, так и пациенты высказывают беспокойство по поводу достаточно большого количества случаев гипердиагностики. Наиболее распространенным примером гипердиагностики являются ложноположительные результаты, сопровождающиеся проведением ненужных биопсий или других вмешательств. Бывают также случаи, когда выявленную при проведении скрининга опухоль удаляют хирургическим путем, после чего женщина проходит курс радио- и/или химиотерапии, имеющей целый ряд весьма неблагоприятных побочных эффектов. В то же время, если бы опухоль осталась незамеченной, женщина могла бы прожить долгую жизнь без симптомов заболевания. Проблема заключается в том, что маммография не позволяет отличать прогрессирующие злокачественные опухоли от непрогрессирующих.
Для оценки соотношения между эффективностью скрининга на рак молочной железы и риском гипердиагностики была создана независимая комиссия экспертов под руководством национального специалиста Великобритании по раку профессора сэра Майка Ричардса (Mike Richards) и главного исполнительного директора английской благотворительной организации Cancer Research доктора Харпала Кумара (Harpal Kumar). Специалисты проанализировали данные, собранные при проведении 11 рандомизированных контролируемых клинических исследований, целью которых было сравнение смертности от рака молочной железы в популяциях, проходящих и не проходящих регулярную маммографию.
В целом результаты анализа показали, что регулярное прохождение маммограммы снижает относительный риск смерти от рака молочной железы на 20%.
В то же время эксперты отметили, что исследования имеют ряд ограничений, в том числе то, что все они проведены более 20 лет назад.
Только три исследования были посвящены изучению гипердиагностики при проведении планового скрининга на рак молочной железы. Оценив их результаты, комиссия пришла к выводу, что для примерно 37 000 женщин, в возрасте 50-52 года, приглашенных на ежегодный скрининг, частота гипердиагностики в течение последующего 20-летнего периода составила немногим более 1%.
Согласно результатам анализа, у каждых 10 000 английских женщин, начавших ежегодно проходить скрининг в возрасте 50 лет, в течение последующих 20 лет будет выявлен примерно 681 случай рака молочной железы, 129 из которых будут являться случаями гипердиагностики. Итоговым результатом скрининга будет предотвращение 43 смертей от рака молочной железы.
Таким образом, каждая женщина должна сделать для себя выбор. С одной стороны, скрининг обеспечивает снижение смертности от рака молочной железы за счет раннего выявления заболевания. С другой стороны, необходимо осознавать, что участие в скрининге подразумевает 1% вероятности гипердиагностики и последующего лечения безвредной опухоли.
Специалисты подчеркивают, что для оценки соотношения между пользой и потенциальным вредом регулярных маммографий следует проводить дальнейшие исследования. В то же время, врачам и средствам массовой информации следует в максимально понятной форме доносить соответствующие сведения до женщин, которые, в свою очередь, должны иметь доступ к свежей информации по данному вопросу. Это позволит им принимать обоснованные решения по поводу прохождения скрининга на рак молочной железы.
В чем вред маммографии?
Правда ли, нужно стараться как можно реже делать маммографию, потому что это исследование вредно для организма женщины?
Понятно, что вред от таких обследований в излучении и сдавлении молочных желез. Однако очень много зависит от того, каким способом и на каком аппарате делается маммография.
Если говорить о старом, дедовском, способе, то это рентгеновская маммография. Облучение значительно выше, чем на цифровом аппарате.Однако и точность достаточно высока у такого исследования — около 90%.
Цифровая маммография (компьютерная) — доза ниже, чем у рентгеновской, информативность та же, эффективно применять у женщин с высокой плотностью молочных желез, как правило, возраст таких пациенток — до 50 лет.
Магнитно-резонансная маммография, менее информативна, чем рентгеновская, и по стоимости намного выше. Хотя рентгеновского излучения там нет, что плюс.
Ультразвуковая маммография — лучше всего подходит для молочных желез молодых девушек, менее информативна, чем рентгеновская, однако в чем-то и превосходит ее.
Электроимпендансная маммография — разрешена для обследования кормящих матерей и беременных. Эффективность 75%, обнаруживает фибромы, кисты, онкологические опухоли.
Микроволновая маммография — выявляет злокачественные новообразования на ранних стадия с точностью почти до 100%.
Большинство видов маммографии не разрешается проводить при беременности и кормлении грудью. Поэтому понятно, что данные обследования не так уж и полезны.
Хотя считается, что облучение даже при рентген-маммографии (а оно колеблется от 0,0006 до 0,0012 Грей) не так уж и высоко, по крайней мере, ниже, чем при флюорографии.
Есть и другое мнение — журнал «Archives of Internal Medicine» опубликовал информацию о том, что в Европе случаи рака груди стали более частыми в связи с ежегодным проведением маммографии.Ученые Дании и Норвегии, в частности, опубликовали исследование, согласно которому в регионах, где не проводят маммографические обследования, умирают от рака груди намного реже.
Я бы сказала так — делать это обследование нужно, но не чаще, чем раз в 1-2 года, и после 40-45 лет. Кроме того, не стоит забывать и о том, что не так уж и полезно сдавливать грудь (что происходит при использовании старых аппаратов). Поэтому старайтесь не проходить слишком часто таких обследований и если его назначит маммолог, постарайтесь найти клинику, где можно сделать такое обследование на новом аппарате и в цифре хотя бы.
Здесь уже говорилось о ложно-положительных результатах обследования, поэтому посоветовала бы всегда помнить, что 100% эффективное обследование включает в себя 3 в 1:
1. ручной осмотр маммолога
2. + УЗИ
3. + маммография.
Только в таком случае достоверность может быть максимальной.
- http://mastopatiya.su/mammografiya/vredno-li-delat.html
- http://www.ja-zdorov.ru/blog/vred-mammografii-pravda-ili-vymysel/
- http://vk.com/topic-61495981_31515720
- http://www.7ya.ru/article/Mammografiya-chem-opasna-Lechenie-raka-chego-ne-znayut-pacienty/
- http://pishhaizdorove.com/mammografiya-polza-ili-vred-delat-ili-net/
- http://www.syl.ru/post/health/48534
- http://studentdoctorprofessor.com.ua/ru/node/1014
- http://www.vechnayamolodost.ru/articles/vashezdorovye/polyivremam56/
- http://www.moscow-faq.ru/q/wayoflive/zdorove/v-chem-vred-mammografii-62520/168870