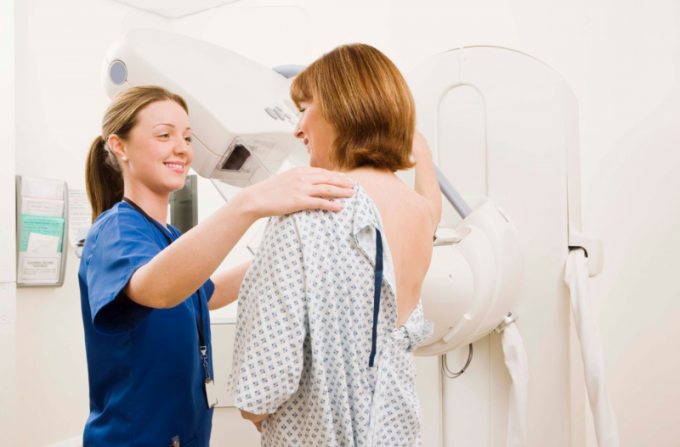
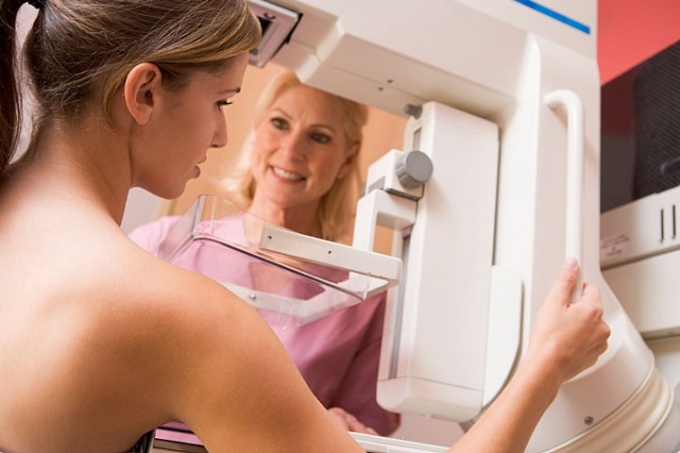
Маммография, являясь рентгенологическим скрининговым методом, несомненно вредна для человека. В ходе проведения каждой процедуры исследуемая получает уровень облучения равный 0.1-0.2 Рад, что является, по мнению врачей, слишком маленькой дозой для развития новообразований. Такое количество радиации существенно меньше, чем даже при флюорографии, однако, согласно статистическим исследованиям возможность развития злокачественной опухоли в результате разовой процедуры составляет 1 случай на 200 000 женщин.
Общая ситуация.
Количество получаемого излучения разнится в зависимости от применяемого рентген-аппарата. Как правило, старые аппараты, использующие плёночную технологию снимков, существенно вреднее современных цифровых маммографов. Электроимпедансная маммография, например, вовсе не использует рентгеновские лучи для обследования и может проводится даже у беременных и кормящих женщин. Но и информативность данного метода ниже, чем у классических на 15 процентов. Информативность оптической и микроволновой маммографии достигает 98 процентов, однако эти диагностические методики достаточно новые и ещё не прошли полного спектра клинических испытаний.
Использование рентгеновских лучей в качестве основного инструмента методики сканирования предполагает накопление с течением времени в организме женщины некоторой дозы радиации, которая может спровоцировать образование опухоли в молочных железах, что само по себе является парадоксом, так как маммография, по мнению многих врачей, не опасна и предназначена помочь в обнаружении подобных новообразований.
Что говорит наука?
В научных медицинских кругах давно ведутся споры относительно того, вредна ли маммография. Группа независимых экспертов из Великобритании провела 11 рандомизированных статистических исследований с целью сравнения количества заболеваний раком молочных желез в областях с регулярным прохождением маммографии и без. Согласно полученной статистике большее количество новых заболеваний было отмечено именно в популяциях с обязательной ежегодной маммографией. А учёные из Дании и Норвегии опубликовали данные, по которым количество смертей от рака молочных желез по статистике ниже в районах, где регулярная маммография не проводится. На основании этих данных многие западноевропейские медики рекомендуют проходить вместо маммографии ультразвуковое обследование груди.
Также не стоит забывать, что слишком частое рентгеновское обследование груди (гипердиагностика) увеличивает шансы на получение ложных результатов. За этим может последовать целый комплекс неприятных и ненужных процедур (пункционная биопсия, дополнительная маммография, УЗИ, МРТ). Известны случаи, когда ситуация доходила до проведения операций по иссечению несуществующих опухолей.
Делать или нет?
Несмотря на ряд недостатков, маммография является очень важной диагностической процедурой, помогающей сохранить жизнь людям. И, если не переусердствовать с частотой диагностики, выбирать клиники с современными и безболезненными рентген-аппаратами и совмещать рентгеновское исследование с ультразвуковым, то маммография работает скорее полезна, чем опасна.
Вредно ли делать маммографию?
Маммография, как регулярное обязательное обследование, рекомендована женщинам, достигшим сорокалетия. Именно в этом возрасте специалисты советуют сделать первую маммографию и вести учет посещений у маммолога. После 50 лет с профилактической целью процедуру рекомендуют проходить ежегодно.
Вредна ли маммография женщинам до 35 лет?
Обычно, возраст 35 лет является относительным противопоказанием к проведению маммографии. При возникновении жалоб, пациентке обычно рекомендуют альтернативные методы исследования. Но при явных подозрениях на онкологию, маммографию могут назначить для уточняющей диагностики. По большей части, в молодом возрасте не делают маммограмму не потому, что она опасна, а в связи с высокой плотностью тканей молочной железы. А это может препятствовать объективным исследованиям. Поэтому на вопрос: вредна ли маммография для молодых женщин, можно ответить, что, скорее недостаточно информативна, чем опасна.
Вредно ли делать маммографию?
Многие женщины опасаются, вредно ли делать маммографию, ведь это при исследовании используется рентгеновское излучение. Особенное беспокойство вызывает наличие уже имеющихся опухолей – не будет ли опасна маммография в таком случае? Ответ более, чем однозначен: никаких опасений доза рентгеновского излучения, полученная при обследовании, абсолютно не вызывает. Она не выходит за пределы допустимых норм и не обладает в достаточной степени, канцерогенной активностью. Что касается наличия новообразований, то маммография применяется, в том числе и для мониторинга за их активностью и ростом. Перед тем, как назначить исследование, лечащий врач обязательно учтет все факторы риска и направит на то исследование, которое будет информативно в конкретно взятом случае.
Для тех, кто в панической степени обеспокоен воздействием рентгентовского излучения, существует другой способ – можно пройти маммографию на магнитно-резонансном томографе. Данное исследование называется МР-маммографии или МРТ молочных желез. В основе МРТ (магнитно-резонансной томографии) не используется рентгеновское излучение, метод построен на принципе взаимодействия магнитных полей. Данная процедура абсолютно безопасна для пациента и практически не имеет противопоказаний (в том числе и возрастных).
МРТ молочных желез рекомендуется проводить с введением контрастного вещества, что позволяет исследовать подозрительные участки и обнаружить злокачественное образование даже на самых ранних этапах.
Маммография: вредно или нет, как часто делать
Маммография — это рентгенологический скрининговый метод, позволяющий выявить новообразования в молочных железах. Многих интересует, вредно ли делать маммографию. Во время процедуры женщина получает дозу облучения, но она очень маленькая и составляет всего 0,1–0,2 Рад.
При проведении флюорографии доза радиации намного выше, но вред от маммографии может быть намного больше. Например, развитие злокачественной опухоли непосредственно после рентгеновского обследования груди. Это достаточно редкий случай, но он имеет место быть.
Вред маммографии зависит и от рентгеновского аппарата. Старая техника намного вреднее, чем современные маммографы. Есть также аппарат, который для обследования груди не использует рентгеновские лучи. Однако информация, которую он предоставляет, не такая точная. Его чаще применяют для обследования беременных и кормящих женщин. Получает парадокс: маммография создана для того, чтобы выявить новообразования, но и сама их провоцирует…
Обратимся к науке
Медики давно спорят по поводу того, вредно ли проводить маммографию или нет. Английские ученые провели исследование, которое пролило свет на этот вопрос.
Всех женщин, участвующих в исследовании, разделили на 2 группы. Одна группа каждый год проходила маммографическое обследование груди, а вторая — нет. Наибольшее количество новообразований было выявлено у первой группы.

Маммография: за и против
Маммография, конечно, имеет много недостатков. И ее воздействие на организм досконально никем не изучено, хотя и проводилось много различных исследований. Однако на сегодняшний день она по-прежнему остается самым эффективным методом выявление злокачественных новообразований в женской груди.

Маммограф выявляет рак на самых ранних стадиях, когда опухоль достигает всего 5–6 мм. УЗИ, к сожалению, определяет более крупные образования, которые сложно поддаются лечению.
Кому и как часто необходимо проходить маммографию?
За последние годы рак значительно «помолодел». Злокачественные опухоли все чаще появляются у женщин в возрасте 25–45 лет. Маммографические исследования становятся все актуальнее. В таком возрасте процедура проводится только по назначению врача, если есть к этому какие-либо показания.
После 45 лет маммографию необходимо проходить 1 раз в год для профилактики. Выявление рака на ранних стадиях делает лечение намного результативнее. Маммограф позволяет выявить и мастопатию, в то время как УЗИ может не показать каких-либо отклонений.
Важно! Маммографию нельзя проходить беременным женщинам и кормящим матерям.
Можно ли минимизировать вред рентгеновских лучей?

Для обследования лучше выбирать частные клиники, где вам уделят максимальное количество времени и расскажут, что и как нужно делать. В обычных поликлиниках, где на обследование одной женщины выделяется 10 минут, многие вещи могут опустить. А ведь они так важны для сохранения женского здоровья!
Как проходит процедура маммографии?
1. Перед проведением процедуры женщина раздевается по пояс. Обследование она может проходить как сидя, так и стоя. Это зависит от модели маммографа.
2. Одна грудь помещается на плоскую поверхность и прижимается компрессором.
3. Под разными углами делают снимки молочной железы.
Таким же образом обследуется вторая грудь.
Как готовиться к обследованию?
К проведению маммографии нужно готовиться так же, как и к обычным медицинским обследованиям.
- Не рекомендуется пользоваться дезодорантом, молочком для тела, кремами, духами и другими косметическими продуктами, поскольку это может привести к созданию некачественных снимков.
- Украшения с шеи следует снять, чтобы они не привели к искажению данных.
- Делать маммографический снимок необходимо минимум через неделю после окончания месячных.
- За 2-3 дня до проведения процедуры следует отказаться от употребления кофе и энергетических напитков. Они часто приводят к искажению данных.
Маммография не является обязательной медицинской процедурой. Врач может только рекомендовать женщине провести это обследование. Окончательное решение пациентка принимает самостоятельно.
Если вы считаете, что маммография принесет больше вреда, чем пользы, можете смело отказываться от нее. Однако лучшего метода диагностики злокачественных образований в молочных железах пока нет. Лучше все же не пренебрегать маммографией. Если придерживаться всех вышеописанных рекомендаций, то вред для здоровья будет минимальным.
Как часто нужно делать маммографию
7 минут Автор: Елена Смирнова 12702
На протяжении жизни организм женщины претерпевает множество различных изменений связаных с гормональным фоном – это менструальные циклы, беременность, период лактации и климакс. Малейшее нарушение функций органов, отвечающих за выработку тех или иных биологически активных веществ, может сказаться на здоровье молочных желез возникновением разных заболеваний.
Для того чтобы держать под контролем состояние здоровья женской груди применяется достаточное количество методов, позволяющих вовремя определить нарушения в функционировании той или иной ткани железы. Одним из наиболее информативных исследований считается маммография – диагностика, предоставляющая возможность определить наличие новообразований в женской груди.
По статистическим данным, онкологические заболевания молочных желез являются самыми распространенными из женских болезней, и при этом их рост постоянно увеличивается. Для предотвращения развития патологий в тяжелые формы, при которых лечение, как правило, не приносит желаемого результата, ВОЗ рекомендует проходить маммографию женщинам после 40 лет не реже одного раза в год.
Такая частота прохождения этого обследования настораживает некоторых пациенток, понимающих, что любое облучение может негативно сказаться на здоровье и спровоцировать разлитие определенных заболеваний. Поэтому они при посещении специалиста периодически задают вопросы, как часто можно делать маммографию и какие могут быть последствия при регулярном обследовании подобного рода?
Маммография как наиболее информативный метод обследования грудных желез
Маммография в переводе с греческого означает: «графио» – писать, изображать и анатомический термин «мамма» – молочная железа, то есть получение снимка молочной железы, используя рентгеновские лучи. Это исследование еще называется рентгенография молочных желез или мастография. Для его проведения используется медицинский прибор – маммограф, генерирующий рентгеновские излучения.
Такой метод исследования дает возможность получить наиболее точное теневое изображение молочных желез, позволяющее обнаружить следующие изменения:
- нарушение структуры тканей груди;
- увеличение лимфоузлов в области молочных желез;
- патологические очаги;
- скопления кальциевых солей (кальцинатов);
- кистозные и онкологические новообразования.
Маммография позволяет выявить онкологические очаги на начальных стадиях формирования. После такого исследования можно сделать вывод о параметрах, распространенности и локализации образований доброкачественного или злокачественного характера.
В каких случаях нужно пройти обследование?
В профилактических целях это исследование показано женщинам в возрасте после 40 лет, что обусловлено началом изменений в железистых тканях груди и риском возникновения новообразований. А также маммографию нужноделать при присутствии конкретных проявлений или ощущений, таких как:
- боли в груди непонятного происхождения;
- уплотнения или шишки, обнаруженные специалистом или самой пациенткой;
- изменения формы грудных желез, появление явных различий;
- наличие выделений из соска в не лактационный период;
- набухание молочных желез, не обусловленное началом менструации.
Это обследование назначается перед планируемой операцией или после нее для оценивания результата, а также делают его для проверки эффективности консервативной терапии (гормональной, лучевой и химиотерапии). В любом случае назначается маммография только лечащим врачом, даже если цель проведения – профилактика.
Для контроля рисков возникновения онкологических процессов грудных желез был создан специальный график прохождения их исследования:
- первая процедура назначается в 40 лет;
- в возрасте от 40 до 50 лет необходимо проверяться один раз в 2 года, а если есть наследственная предрасположенность к онкологическим заболеваниям, то каждый год;
- после 50 лет обследовать молочные железы нужно ежегодно.
Пациенткам, состоящим в группе риска – страдающих ожирением, бесплодием, мастопатией, заболеваниями щитовидной и поджелудочной железы, имеющих новообразования в половых органах следует ежегодно проходить обследование или чаще, в зависимости от назначений врача. Такая процедура информативна для женщин после 40 лет, так как в этом возрасте железистая ткань заменятся жировой, и при помощи рентгена можно успешно диагностировать изменения в груди. Для пациенток 30-35 лет и моложе маммография будет не информативным методом и в связи с этим им назначается УЗИ молочных желез.
Когда диагностику проводить не стоит?
Так как маммография – рентгенологическое обследование, при котором пациент получает незначительную дозу радиационного облучения, то и противопоказания его аналогичные. Существует два вида противопоказаний.
- нарушение кожного покрова груди и сосков;
- наличие имплантатов;
- возраст до 35 лет;
- срок меньше полгода после прерывания беременности.
При последних противопоказаниях решение о необходимости маммографии принимает врач, соотнеся возможные риски и полезность полученных данных для установления диагноза.
Частота проведения в зависимости от видов исследования
В настоящее время существует несколько типов этого исследования, отличающихся по технике проведения, полученной информации и степени облучения пациента. Традиционная рентгеновская методика – самый старый способ с использованием пленочных технологий. Таким методом делали снимки еще в прошлом столетии, и сейчас он применяется только в региональных больницах. В современных клиниках к такому способу уже не прибегают, вследствие больших искажений в полученных результатах.
Цифровое исследование – относительно современный способ, имеющий гораздо больше преимуществ. Облучение при нем в 3 раза ниже, чем при пленочном. Зато выполненные снимки намного качественнее и проще проводить их анализ, что повышает достоверность обследования и исключает его повторное назначение. Также цифровая диагностика может проходить с использованием компьютерного оборудования, что позволяет обнаружить структурные нарушения в тканях молочных желез.
Магнитно-резонансная маммография выполняется без применения рентгеновских лучей. Она привлекает специалистов своей высокой точностью и информативностью, но имеет один минус – высокую цену. Для получения наиболее достоверной картины грудных желез МРТ делается на контрасте.
Электроимпедансная маммография – новейший способ обследования молочных желез, основывающийся на отличиях проводимости тока между здоровыми и пораженными тканями. Благодаря разнице в электропроводимости трехмерная проекция результатов достоверно показывает наличие новообразований.
Эта методика имеет много преимуществ по сравнению с другими – высокую информативность, не применяются рентгеновские лучи, отсутствуют противопоказания и не привязана к циклу. При исследовании данным способом онкологические процессы в груди обнаруживаются на начальных стадиях.
Как подготовиться, чтоб не нужно было повторять процедуру?
Для проведения маммографии имеет значение выбранный для процедуры день. Все специалисты однозначно склоняются к мнению, что оптимально проводить процедуру на 5–12 день менструального цикла, так как в этот период результаты получаются наиболее информативными.
А также молочные железы в это время находятся в относительно спокойном состоянии – не болезненны и не увеличены, что избавит обследуемую от неприятных ощущений при диагностике из-за болей в груди, появляющиеся на других фазах цикла. Особой подготовки к этому исследованию не требуется.
Есть несколько моментов, которые стоит учесть:
- в день процедуры не пользоваться антиперспирантами для подмышечной области и кремами для груди и подмышек;
- уведомить врача о сроках последней менструации;
- снять все украшения и раздеться до пояса.
Женщина обязательно должна проинформировать врача о беременности или факте кормления грудью, так как в этом случае маммография противопоказана и не информативна. Диагност, в свою очередь, должен разъяснить обследуемой о возможности получения ложных результатов, требующих повторной проверки.
Особенности исследования
Исследование проходит в специально предназначенном и оборудованном кабинете. Сама процедура длится не дольше 20 минут и результаты готовы уже через несколько минут. В зависимости от строения прибора пациентке предлагается сесть или стать возле него. Для защиты половых органов от воздействия рентгеновских лучей живот накрывается свинцовым фартуком.
По очереди молочные железы кладут на специальную пластину, прикрывающую излучатель, а поверх накрывают другой пластиной, то позволяет увеличить площадь исследуемой поверхности. После чего делается снимок на пленку. Данную процедуру при необходимости проводят в нескольких проекциях – прямой, косой и боковой.
Иногда процедура вызывает неприятные ощущения при сдавливании молочных желез пластинами. Женщинам до 40 лет и в период перед менструациями такая диагностика будет болезненной или довольно неприятной по ощущениям. При повторном назначении маммографии не стоит паниковать, потому что необязательно что на снимке обнаружена патология, возможно просто не получили качественного изображения позволяющего детально рассмотреть грудь.
Вредно ли часто проводить маммографию?
Многие женщины узнав, что маммографию надо проходить ежегодно и что это исследование проводится методом применения рентгеновских лучей, дающих радиационное облучение, пугаются последствий и начинают выяснять, можно ли так часто делать маммографию.
Безусловно, небольшая доза облучения присутствует, но она составляет всего 0,4 мЗв, что в два раза меньше чем при флюорографии. Для сравнения – из окружающей среды мы ежегодно получаем около 4 мЗв, а излучение несовместимое с человеческой жизнью составляет 150 мЗв.
Так что риски получить онкологическое заболевание вследствие регулярного прохождения маммографии очень малы, тогда как упущение начала возникновения опасных болезней в молочных железах может привести к печальным последствиям или даже к летальному исходу.
Совет 1: Маммография: вредна ли она?
- Маммография: вредна ли она?
- Что нужно знать об МРТ молочных желез
- Какая доза облучения от рентгена
Кому и зачем делают маммографию?
Ежегодное прохождение маммографии должно стать обязательным профилактическим мероприятием для каждой женщины старше 40 лет.
На сегодняшний день маммография является наиболее эффективной методикой, предоставляющей полную и достоверную информацию обо всех процессах, протекающих в тканях женской груди. Высокоточный аппарат выявляет малейшие изменения на самых ранних сроках их появления с определением размера и расположения.
Есть ли вред от маммографии и насколько он велик?
Показаниями к проведению маммографии являются боли и уплотнения в груди, покраснение кожи и искажение ее контуров, изменение формы сосков.
Сильной боли во время исследования женщины не испытывают, возможен лишь незначительный дискомфорт при сжатии груди между пластинами аппарата. Пренебречь условием сжатия нельзя, иначе результаты маммографии могут быть искажены.
Чем заменить рентгенологическую маммографию?
Альтернативой обычной маммографии становится маммография цифровая, дающая незначительную лучевую нагрузку, но позволяющая более детально изучить все ткани молочной железы. Полученные данные сохраняются на цифровом дисплее для сравнения с результатами последующих процедур.
Ультразвуковая маммография – наиболее оптимальный вариант, достойный первого места среди других способов диагностики молочных желез. Он не предполагает ни облучения, ни сдавливания груди. Получение данных обеспечивается изменениями скорости и направления кровотока. Таким образом, диагност-узист имеет возможность достоверно оценить состояние тканей молочной железы.
Маммография или УЗИ – правила выбора
Выбор того или иного метода обследования груди осуществляется специалистом с учетом возраста пациентки, ее жалоб либо наличия уплотнений, обнаруженных при обычном осмотре. Рентгенологический вид исследования назначается женщинам старше 40-летнего возраста. Пациенткам, его не достигшим, предлагается прохождение ультразвуковой маммографии.
Главным ее достоинством можно назвать возможность выявления изменений не только у взрослых женщин, беременных или кормящих матерей, но и у девочек-подростков в период полового созревания. Эффективна методика УЗИ и в плане контроля лечения кистозных образований.
- Маммография молочных желез
- Маммография
Совет 2 : Маммография и узи груди: различия
Содержание статьи
Маммография груди
Маммография — это рентгенологический метод диагностики. Существует два вида маммографии: аналоговый (пленочный) и цифровой. При проведении аналоговой маммографии изображение молочных желез печатается на пленке, при проведении цифровой маммографии — выводится на экран монитора. Преимущество цифрового формата состоит в том, что полученные результаты можно сохранить на разных носителях. Кроме того цифровое изображение можно обработать на компьютере, например, увеличить или сделать контрастнее. Тем не менее, пленочная маммография считается более информативной.
В настоящее время маммография груди является основным методом массового профилактического обследования здоровых женщин. Это обусловлено широкой распространенностью и высокой точностью данного способа исследования, легкостью его проведения, а также сравнительно небольшой стоимостью. Однако в результате прохождения маммографии организм получает лучевую нагрузку. Кстати цифровая маммография дает меньшую дозу облучения, чем пленочная.
УЗИ — это ультразвуковой метод диагностики. Главное преимущество УЗИ молочных желез перед маммографией в абсолютной безопасности данного метода исследования. Кроме того УЗИ позволяет просмотреть все участки груди, в том числе и те, которые малодоступны при рентгенографическом исследовании. Еще одно существенное достоинство УЗИ молочных желез — это постоянное совершенствование данного метода обследования, что увеличивает информативность диагностики. Однако по сравнению с маммографией УЗИ груди является более дорогим методом исследования.
Маммография и УЗИ груди — что выбрать?
Оба метода обследования молочных желез не являются взаимозаменяемыми. Правильнее сказать, что они дополняют другу друга, позволяя врачу получить более подробную картину заболевания. Маммография, например, лучше подходит для обнаружения кальцинатов — это скопление солей кальция, наличие которых может указывать на начальную стадию злокачественного заболевания груди. Зато с помощью УЗИ груди можно обнаружить новообразования небольших размеров. Помимо этого УЗИ молочных желез позволяет отличать опухоли от кист, которые редко бывают связаны со злокачественными процессами. Но при проведении УЗИ врач не сможет отличить опухоль от кальцинатов.
Согласно рекомендациям врачей, для своевременного выявления заболеваний молочных желез женщинам моложе 35 лет в качестве диагностического метода следует выбирать УЗИ груди, а женщинам старше 35 лет — маммографию. Это обусловлено двумя причинами. Во-первых, ткань молочных желез у молодых женщин отличается более высокой плотностью, поэтому УЗИ будет более информативным, чем маммография. Во-вторых, риск появления злокачественных новообразований в груди у молодых женщин сравнительно мал, поэтому они должны направляться на рентгенографическое исследование груди только при серьезном подозрении на наличие онкологического заболевания.
Совет 3 : Когда следует делать маммограмму?
Содержание статьи
Частота проведения
Существует несколько условий, при которых маммография даст нужную эффективность. Процедуру необходимо выполнять в период с 5 по 12 день цикла менструаций, поскольку в данный период грудь является наименее болезненной для ее проведения. Женщины, которые вступили в период менопаузы, могут выполнять процедуру в любое удобное время.
Выполнять процедуру следует раз в год женщинам от 35 до 40 лет, однако при особых показаниях лечащего врача процедура может быть проведена раньше, если врач заподозрит наличие опухолевого образования или других изменений в структуре груди. Однако обычно проведение маммограммы не является обязательным до 35 лет. При этом маммологи рекомендуют женщинам старше 40 лет проводить процедуру не менее 2 раз в год из-за увеличения риска развития раковых опухолей груди. Все снимки предыдущих процедур следует сохранять, поскольку они могут пригодиться для постановки возможного диагноза в будущем.
Проведение маммограммы
Маммография выполняется при небольшом сдавливании груди при помощи специальных планок для получения наиболее достоверного результата. После этого маммограф проводит снимок груди, который делается аналогично рентгеновскому исследованию. Снимки изготавливаются в двух проекциях для более точного определения диагноза и местоположения новообразования. Маммография выполняется для двух молочных желез, что позволяет определить изменения в тканях, возможные уплотнения или утолщения в железах.
На сегодняшний день также осуществляется цифровая маммограмма, которая применяется далеко не во всех клиниках из-за высокой стоимости оборудования. К достоинствам цифровой маммографии относится относительно малое излучение, которое получает женщина во время процедуры. Также цифровая методика позволяет получить более точный результат и поможет лечащему врачу назначить подходящее лечение. К противопоказаниям процедуры относятся беременность и период лактации из-за угрозы облучения плода.
Качество получаемого в процессе маммографии исследования зависит от применяемой аппаратуры, а также от квалификации врача-рентгенолога и его помощника-лаборанта. На маммограмме заметны структура молочной железы, всевозможные уплотнения и патологические очаги, которые классифицируются по своему числу, массе, форме и возможной консистенции.
Совет 4 : Нужна ли вам маммография
На самом деле, после 40 лет, даже если у вас нет никаих жалоб, обследование нужно проходить ежегодно. А если вы в группе риска хотя бы только по наследственной предрасположенности, то и в 25, и в 30 лет необходим постоянный контроль.
Главная задача этого исследования — выявить наличие любых новообразований, в том числе и рак молочной железы, причем на самой ранней стадии. То есть, когда еще нет жалоб, при осмотре и пальпации молочной железы не выявляется никаких уплотнений, а недуг уже развивается. На такой стадии рак называется непальпируемым, увидеть его можно только с помощью маммографии.
Под контролем рентгеновских лучей врачи могут сделать пункционную биопсию подозрительного образования. При необходимости женщине могут быть назначены дополнительные обследования — МРТ (магнитно-резонансная тамография) или УЗИ молочных желез.
Сегодня появилась еще одна методика проведения маммографии — цифровая. Ее называют полноформатной. Техника выполнения процедуры такая же, как и при обычной, но результат обследования можно получить прямо на монитор компьютера. Это позволяет более детально рассмотреть снимок, сохранить его на электронный носитель или отправить по электронной почте.
Основные правила проведения маммографии
Исследование проходит в первую фазу менструального цикла ( с 5-го по 12-й день от первого дня менструации).
Перед маммогрфией не рекомендуется пользоваться кремом, дезодорантом и другой парфюмерией в области подмышек и груди — они создают неточность в снимке.
Цепочки и другие украшения с шеи неоходимо снять.
Противопоказано делать маммографию беременным и кормящим женщинам.
Как часто делать маммографию
Женщинам 30-35 лет в целях профилактики рака молочной железы нужно 1 раз в год делать УЗИ груди и 1 раз в 2-3 года маммографию. После 40 лет маммографию нужно делать ежегодно. После 50 лет — раз в полгода.
Показанием для диагностической маммогрфии являются:
— наличие уплотнений в ткани молочной железы;
— жалобы на западание или выбухание какого-либо участка груди;
— болезненность молочной железы, ее отечность, изменения размеров;
— высокий риск возникновения злокачественных образований.
Факторы риска
— бездетность и поздние первые роды;
— полный отказ от грудного вскармливания;
— перенесенные операции и травмы молочной железы;
— случаи рака молочной железы у близких родственников;
— длительные воспалительные хронические заболевания;
— вредные привычки (курение, употребление алкоголя и наркотических веществ);
Совет 5 : Ваше маммографическое обследование
Всем женщинам старше 45 лет рекомендуется раз в год проходить профилактическое обследование молочных желез.
Регулярное профилактическое и диагностическое проведение маммографии дает возможность врачу отследить в динамике изменения, происходящие в тканях молочных желез и вовремя обнаружить опасность. Особенно актуально это для женщин, у которых ранее была диагностирована мастопатия. Помимо этого, нужно ежемесячно проводить и самостоятельное обследование грудных желез, ощупывать их, стараясь обнаружить уплотнения и узелки. Для правильной самодиагностики нужно проконсультироваться с врачом.
Для проведения маммографического обследования используется специальный аппарат – маммограф. Процедура предусматривает выполнение снимков в двух проекциях, что дает возможность изучить все доли молочной железы, а современные маммографические аппараты дают изображения высокого разрешения и хорошего качества снимков. Сама процедура совершенно безболезненна, к тому же доза радиоактивного излучения минимальна и не может причинить вреда здоровью. Желательно приходить на обследование в одежде, которая позволяет легко освободить верхнюю часть туловища и предварительно снять с шеи и с ушей украшения, которые могут помешать проведению процедуры.
Для получения наиболее точных результатов нужно проводить маммографию на 6-12-й или 15-20-й день менструального цикла.
При посещении маммографического кабинета врачу может потребоваться некоторая информация, в том числе полные ФИО, возраст, адрес проживания. Если ранее женщина уже проходила маммографию, нужно иметь при себе эти снимки, а также быть готовой рассказать о проведенных ранее процедурах: имевших место биопсиях, хирургических операциях на молочных железах. Нужно обязательно сказать рентгенологу о наличии имплантатов в груди, о времени наступления последней менструации, о наличии беременности или лактации в данный момент или других моментах, которые могут затруднять проведение маммографии.
После проведения маммографии нужно не забыть забрать полученные результаты и отнести их к своему лечащему врачу. Если возникнет необходимость в дополнительном уточнении диагноза, он назначит проведение УЗИ молочных желез и биопсию. Если у женщины появляются вопросы по результату исследования, нужно, не стесняясь, задавать их и убедиться в том, что ответ врача понятен и ясно, что следует делать дальше.
Совет 6 : Маммография: просто, безопасно, эффективно
Снимки делают в двух проекциях.
Несмотря на простоту, маммография очень ценное с диагностической точки зрения исследование. Она позволяет выявлять рак молочных желез в 90% случаев, даже на самой ранней стадии, а также определять точные размеры, количество новообразований, их положение в толще железы и относительно друг друга. Кроме того, рентгеновский снимок – документ, который хранится длительное время и позволяет следить за состоянием молочных желез в динамике и контролировать эффективность лечения.
Маммография – безопасный метод диагностики. В первую очередь его безопасность заключается в том, что он не инвазивный, то есть исследование не требует разрезов или проколов молочной железы. Доза ионизирующего облучения, полученная пациенткой во время обследования, не очень велика и сопоставима с рентгеновской нагрузкой другого исследования, например, снимка легких, костей и т.п. Профилактическая маммография негативно не влияет на общее состоянии здоровья женщины.
Маммография проводится ежегодно как скрининговое обследование всем женщинам старше 40 лет. Кроме того, если у женщины есть отягощенная наследственность по раку молочной железы, она может по собственному желанию начать проходить обследование до достижения сорокалетнего возраста.
Маммографию выполняют с 5 по 12 день менструального цикла, а в период менопаузы снимок можно делать в любое время.
Внеплановое исследование выполняется при подозрении на рак молочной железы. Например, маммография проводится, если врач во время осмотра нащупал образование в толще груди. Если из сосков появилось отделяемое (не связанное с беременностью или лактацией), или сосок втянулся — это тоже показания для проведения исследования. Кроме того, появление участков западения или выбухания ткани железы служит тревожным признаком и требует рентгенологического обследования. Маммография также позволяет выявить метастазы в молочных железах при раке другой локализации.
Существуют и другие показания для проведения маммографии, например, врач назначает исследование для выявления осложнений после протезирования или пластики молочных желез. Обследование позволяет наблюдать за динамикой лечения онкологического или другого заболевания.
Маммографию обычно сочетают с ультразвуковым исследованием молочных желез. Два диагностических метода прекрасно дополняют друг друга. До 35 лет предпочтения отдается ультразвуковому исследованию молочных желез.
Противопоказаний маммография практически не имеет. Исследование нельзя проводить беременным и кормящим женщинам.
Маммография: чем опасна? Лечение рака: чего не знают пациенты
Надо ли выявлять рак на ранних стадиях. Оборотная сторона скрининга
Завершился месяц борьбы с раком молочной железы, в течение которого нас неоднократно предупреждали: раннее выявление рака спасает жизнь. Нам всем знаком этот постулат с детства. Однако сегодня его готовы оспорить многие специалисты. Известный кардиолог и телеведущий доктор Мясников рассказывает о том, что происходит с пациентами после распространенных скринингов — маммографии, УЗИ, томографии — и кому эти исследования делать нужно, а кому — даже вредно.
Конечно, раннее выявление рака спасает жизнь! Как лозунг — вполне правомочен и на конце только восклицательные знаки. Нам не привыкать жить лозунгами, и мы выявляем, исследуем, оперируем, облучаем и так далее, и так далее! И не считаем ни людские, ни материальные потери в служении этому лозунгу.
Раннее выявление — это скрининг, т.е. обследование здорового, ни на что не жалующего, человека на возможное наличие где-то засевшей опухоли или других скрытых проблем со здоровьем. Иначе — диспансеризация.
Скрининг (диспансеризация) обязателен для каждого, но не по площадям, а строго по алгоритму, разработанному специально для каждого возраста и в соответствии с наличием факторов риска. Потому что бездумный скрининг может принести (и приносит!) немалый вред.
Не так уж и не правы те, кто боится ходить по врачам: а вдруг что-то найдут? Это, конечно, полностью страусовое поведение — прятать голову в песок. Оно недопустимо там, где медицина развита настолько, чтобы понимать: какая информация о человеке нужна, а какая пока нет. У нас, к сожалению, медицина к такому еще не пришла.
Эффективность поголовного скрининга — меньше 1%
Подавляющее число положительных результатов исследований (т.е. когда выявляется какая-то картина, отличающаяся от нормальной) являются ложноположительными. Возьмем такой популярный и часто незаменимый метод, как компьютерная томография.
Пересмотрели истории болезни 1500 человек, которых подвергли полному скринингу на компьютерном томографе. Различные ненормальности были обнаружены у 90%, причем, как правило, не одна! По результатам: 40% этих людей (почти половине!) было рекомендовано дообследование: исследования с контрастом, очень дорогостоящий ПЭТ (позитронно-эмиссионная томография), биопсия и даже хирургическая лапароскопия (это когда в небольшой разрез вставляют зонд с камерой на конце).
Так вот, из реально обнаруженной патологии было найдено 4 рака почки, 3 рака груди, 2 лимфомы, 2 рака желудка и 1 феохромоцитома. 12 на 1,5 тысячи человек! Остальное — ложноположительные изменения.
Казалось бы, ну и что?! Нашли же! Спасли людям жизнь, а так бы они жили и ничего не знали! А как быть с остальными почти полутора тысячами? Половина из них прошла через многие дополнительные исследования, через биопсии, некоторые через операции — и ведь все зря: у них были ложноположительные результаты!
Например, почему не проводят скрининг на рак яичников? Потому, что если на УЗИ находят подозрительные изменения, они подтверждаются другими анализами и больную берут на операцию (не могут в такой ситуации не брать!) — рак подтверждается только у 3%! На одну действительно необходимую операцию приходится 29 сделанных зря — с операционными рисками, осложнениями, процентом смертности.
А каково жить, зная, что у тебя подозревают рак, ходить по малоприятным процедурам? Проводили исследование, в котором расспрашивали женщин, у которых на маммографии был установлен рак, но потом результаты оказались, к счастью, ложноположительными. Половина из них страдала выраженной тревогой, а 20% волновались так сильно, что не могли толком выполнять свою работу!
Нашли рак — спасли жизнь?
Ладно, скажет кто-то, тратим огромные деньги из и так скудного медицинского бюджета зря (об этом пусть правительство заботится), кто-то промыкался по врачам и лабораториям (пусть радуются, что ничего не нашли!), но ведь кому-то действительно нашли рак и там самым спасли или продлили жизнь!
Да вот и это не всегда. Та же компьютерная томография отлично видит объемные образования печени. И оставим в стороне тот установленный факт, что на каждый случай реального рака печени приходится 1800 (!) ложноположительных результатов.
Вот нашли мы у ничего не подозревающего человека этот самый рак — «гематому». Она относится, к сожалению, к той разновидности онкологии, где успехи в лечении пока весьма скромные. Врачи уже не имеют права отмахнуться — рак, потенциально опасное заболевание, надо срочно лечить! И лечат. Тяжелая операция, потом радиация, потом изнуряющая химиотерапия. Качество жизни уж точно потеряно. А ведь в данном случае больной в доклинической стадии мог бы еще много времени жить полноценной жизнью.
Другой пример — рак простаты. После введения в 90-х годах поголовного скрининга мужчин на уровень простат-специфического антигена (ПСА) врачи стали выявлять этот рак в десятки раз чаще и на самых ранних стадиях. Количество операций возросло многократно, а вот смертность от этого рака как была, так практически и осталась!
Что же мы с таким энтузиазмом оперировали и уничтожали?! Оказалось, что на таких доклинических стадиях рак простаты может прогрессировать, а может, и нет! И процент здесь 50 на 50. А операция — это и импотенция, и недержание мочи, и прочие малоприятные вещи.
Именно поэтому сегодня во всем остальном мире предлагают либо вмешательство, либо наблюдение. Звучит дико: наблюдать за раком, но медицинская наука считает такой подход вполне оправданным. И скрининг на рак простаты сегодня перестал быть поголовным.
Выявление рака груди: что не так с маммографией?
Далее — маммография. Да — обязательно, да — спасает жизнь, но опять все упирается в факты. Почему в медицинском сообществе идут такие споры, с какого возраста ее проводить в целях скрининга и проводить ли вообще? Много ложноположительных результатов. Особенно в возрасте до 50 лет.
Представьте — на один выявленный рак, приходится тысяча женщин, у которых что-то нашли, заподозрили, что это рак, и долго и тщательно обследовали, включая биопсию! Все это время они места себе не находят, а 20% впадают в тяжелую депрессию. А представьте, что скрининговую маммографию повторяют ежегодно, и умножайте каждый раз шанс ложноположительного результата на эту тысячу!
Кстати, именно поэтому во всех странах, включая и Россию, период между маммографиями увеличили до 2 лет. Если проводить скрининговую маммографию раз в два года, то количество ложноположительных результатов сокращается вдвое, если проводить ее, начиная с 50 лет, а не с 40, то их количество снижается еще в 2 раза.
Другая проблема, связанная с маммографией, это, как и в случае скрининга на рак простаты, так называемая овердиагностика: выявление патологии неясной клинической значимости. Об этом мало говорят, но не все случаи рака груди быстро прогрессируют, некоторые даже могут подвергаться обратному развитию.
Значительно чаще теперь стал ставиться диагноз «локальная внутрипротоковая карцинома», клиническое значение которой до сих пор не окончательно ясно. Ведь подавляющее большинство этих локальных внутрипротоковых карцином не переходят в инвазивный (проникающий) рак и так и оставались бы случайной находкой! Но рисковать никто не хочет, и таких женщин и оперируют, и облучают. 20% всех вновь обнаруженных раков молочных желез — локальные внутрипротоковые карциномы.
Анализы на онкомаркеры — только для больных, после операции
Поговорим еще о популярной и очень часто абсолютно неверно трактуемой теме — онкомаркерах. Что это? Ну, взять тот же ПСА — это онкомаркер для простаты. Подобные есть для рака печени, яичников, желудка, щитовидной железы и так далее. Вот их официальное определение: «Онкомаркеры — специфические вещества, продукты жизнедеятельности опухоли или вещества, продуцируемые нормальными тканями в ответ на инвазию раковых клеток, которые обнаруживаются в крови и/или моче больных раком».
Проверим, и все станет ясно — есть рак или нет. И проверяют, и во многих клиниках такие анализы предлагают всем желающим, что является большой ошибкой. Делать этого категорически не надо! Во избежание длинных, наукообразных и никому не интересных рассуждений просто примите мои слова на веру. Ведь в большинстве своем эти онкомаркеры превышают норму и при других, не онкологических, заболеваниях. А при злокачественных опухолях они бывают повышены далеко не всегда! То есть: если они повышены, то это ни о чем не говорит, шансы наличия онкологии очень низкие, если нормальные — никакой гарантии нет, вероятность рака это не снимает.
Для чего тогда их определяют? В основном для наблюдения уже оперированных онкологических больных. Когда установлен диагноз, когда опухоль удалена и онкомаркеры, если только они были исходно повышены, пришли в норму. Вот тут периодический контроль за их уровнем может уловить рецидив на раннем этапе.
Подходы надо менять
С одной стороны, человеческая жизнь бесценна. И мы не постоим за ценой — поставим везде томографы, маммографы, УЗИ и будем выявлять, выявлять, выявлять, не считаясь ни с какими затратами! Пропустим через сито многочисленных исследований тысячи в итоге здоровых людей, проведем десятки ненужных операций, но этот конкретный случай рака выявим! Вырежем, вылечим и спасем.
Наверное, спасем. А может, и нет. Онкологическая операция стоит денег, и правильная химиотерапия стоит денег, и препараты стоят огромных денег, и специалисты стоят еще больших денег. А денег-то и не хватает, их почти нет: все ушло на эти многочисленные и в конечном итоге ненужные исследования, проведенные зря биопсии и операции. Если сесть и посчитать (как сделали все остальные страны), то окажется, что подходы надо менять.
Совсем другим должен быть подход, когда какие-то симптомы уже есть и им пока нет ясного объяснения. Тут надо проявлять настороженность и исключить возможность онкологии, если симптомы на такую мысль наводят.
Маммография. Показания к обследованию, противопоказания, расшифровка
Часто задаваемые вопросы
Маммография – один из высокоэффективных способов диагностики заболеваний молочной железы у женщин. В зависимости от способа проведения маммография может быть проекционной, пленочной и цифровой, в зависимости от типа используемых лучей – рентгеновской и ультразвуковой. Кроме того, для исследования ткани молочных желез можно применять и магнитно-разонансную томографию.
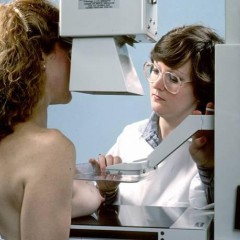
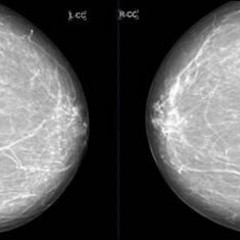
Зачем назначают маммографию?
С помощью маммографии можно задолго до появления первых внешних симптомов выявить наличие новообразований в молочной железе, в том числе и злокачественных опухолей. На маммограмме отлично видны некоторые виды опухолей, кисты и кальцинаты. Под контролем рентгеновских лучей можно произвести некоторые дополнительные исследования, например, пункционную биопсию (взятие материала кисты или опухоли через прокол) подозрительного образования с последующим исследованием в лаборатории.
Показания к маммографии
- наличие уплотнений в ткани молочной железы
- жалобы на западение или выбухание какого-либо участка железы
- выделения из соска, изменение его формы
- болезненность молочной железы, ее отечность, изменение размеров
Как профилактический метод обследования маммография назначается всем женщинам в возрасте 40 лет и старше, или женщинам, находящимся в группе риска.
- доброкачественные опухоли молочной железы (в частности, фиброаденома)
- воспалительные процессы (маститы)
- мастопатия
- опухоли половых органов
- заболевания желез внутренней секреции (щитовидной, поджелудочной)
- бесплодие
- ожирение
- операции на молочной железе в анамнезе
Противопоказания к обследованию
Абсолютные противопоказания – беременность и лактация (кормление грудью). Кроме того, считается нецелесообразным проведение исследования у женщин до 35 лет, если она не попадает в группу риска, т.к. информативность этого исследования у них ниже из-за более высокой плотности ткани молочных желез. В этом случае гораздо более эффективно и безопасно использовать УЗИ.
Как часто можно делать маммографию?
С профилактической целью маммографию нужно делать всем здоровым женщинам после 40 лет ежегодно, а начиная с 50 лет – еще чаще (раз в полгода). С диагностической целью маммографию можно проводить 2, 3, и даже 5 раз в месяц, например, – ничего страшного не произойдет, т.к. лучевая нагрузка крайне мала, а биологическое действие рентгеновских лучей на организм в целом незначительно.
Признаки доброкачественной опухоли на маммограмме
- правильная форма затемнения (округлая, овоидная)
- четкие края
- отсутствие реакции окружающей ткани
- медленный неинфильтративный рост в динамике (растет, раздвигая рядом расположенные ткани).
| Интенсивность роста доброкачественной опухоли – крайне низкая. Определяют скорость роста, сравнивая поперечник образования на снимках, сделанных с промежутком в недели, месяцы, годы. Так, например, злокачественная опухоль удваивает свой поперечник за год, доброкачественная за это время прибавляет 5-10% или остается неизменной (либо даже уменьшается в размерах). |
Признаки злокачественной опухоли на маммограмме
Рак молочной железы может быть инфильтративным, диффузным, узловым, отечным, отечно-инфильтративным.
Рассмотрим общие рентгенологические признаки рака на маммограмме:
- чаще всего неправильная форма (вытянутая, расплющенная, с перетяжками, звездчатая, амебовидная)
- нечеткие контуры, рваные края, тяжистая структура
- может наблюдаться «дорожка» от опухоли к соску
- наличие мелких кальцинатов в стенках млечных протоков (кальцинат – отграниченные организмом от окружающих здоровых тканей клетки опухоли, бактерии, инородные тела, заключенные в известковую «капсулу»)
- вокруг опухоли – ободок менее интенсивного затемнения, обусловленного процессами инфильтрации (пропитывания) ткани железы клеточными элементами, гиперваскуляризации (разрастания кровеносных сосудов); склерозирования и фиброзирования (замещения соединительной тканью)
- утолщение кожи над опухолью
- западение или выбухание соска.
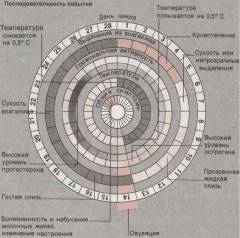
На какой день менструального цикла делается маммография? Можно ли делать маммографию во время месячных?
Перед месячными и во время них грудь в норме набухает, возможны тянущие боли и чувство распирания. Боли в молочной железе перед месячными чувствует большая часть представительниц прекрасного пола в любом возрасте. В основном это связано с нормальным гормональным фоном менструального цикла. Вместе с гормонами, яичниками и эндометрием молочная железа претерпевает различные изменения, готовясь в любой момент к лактации (выработке грудного молока).
Изменения в молочной железе, зависимо от менструального цикла
1. 1 – 13-й день менструального цикла или фолликулярная фаза яичников – период созревания яйцеклетки. В этот период преобладают гормоны эстрогены. С ростом уровня эстрогенов в молочной железе постепенно увеличивается количество желез и соединительной ткани.
2. 14 – 16-й день менструального цикла или овуляция – выход яйцеклетки из яичника. В этот период должно произойти зачатие. К моменту овуляции наблюдается максимальный уровень эстрогенов. Увеличенное количество железистых элементов молочной железы приводит к тому, что они могут сливаться между собой, образуя кисты (именно поэтому некоторые женщины ощущают болезненные ощущения в груди во время середины цикла).
3. 17 — 28-й день менструального цикла или лютеинизирующая фаза – период созревания желтого тела. В этот период доминирует гормон прогестерон или гормон беременности, матка готова принять оплодотворенное яйцо. Прогестерон способствует усилению кровообращения в молочной железе, как результат – постепенное нарастание отека в ней. К месячным наблюдается максимальное набухание молочных желез, поэтому женщина и ощущает к этому периоду чувство болезненности и распирания, увеличение желез в размере. Эти изменения сохраняются и первые дни менструации.
Как видно, период менструального цикла напрямую может повлиять на результаты маммографии. В период с 7-го по 12-й день цикла в норме нет отека молочной железы, поэтому это время и является оптимальным для ее исследования. Кроме этого, процедура маммографии требует некоторого сжимания молочной железы между специальными пластинами, а при наличии в ней отека эта манипуляция может стать болезненной.
Если нет времени и возможности ждать подходящего срока, то доктор маммолог должен учитывать возможные изменения желез, зависимо от цикла. Но и это не может на 100% гарантировать точность диагностики.
Ну а если у женщины уже нет менструации, то есть она пребывает в менопаузе, то маммографию можно делать в любой момент.
Подготовка к маммографии. Как проводится процедура и вредна ли маммография?
Как проводится маммография?
- Процедура проводится в специально оборудованном кабинете маммографии;
- женщина находится в положении стоя или сидя;
- живот пациентки прикрывается свинцовым фартуком для защиты половых органов;
- техника проведения: молочную железу кладут на специальную пластину, под которой находится излучатель рентгеновских лучей, а сверху грудь прижимают другой пластиной, это необходимо для увеличения площади исследуемой плоскости железы;
- изображение тканей железы выводится на рентгеновскую пленку, это и есть рентгеновская маммография;
- такую процедуру проводят отдельно для каждой железы и, при необходимости, в нескольких плоскостях (проекциях): прямая, боковая и косая;
- процедура занимает максимум 20 минут, возможность получения заключения маммографии непосредственно сразу после исследования.
Сама по себе процедура представляет лишь небольшой дискомфорт, связанный со сдавливанием молочной железы между пластинами. Молодым женщинам до 40 лет и пациенткам во время менструации такое обследование будет особо неприятным и болезненным.
Иногда приходится повторять маммографию. Не надо паниковать, если вам доктор назначил дополнительное обследование, оно необходимо не только для уточнения выявленной патологии, но и тогда, когда при первом исследовании не получили хорошего, то есть читаемого изображения.
Подход к маммографическому исследования груди с имплантатами иной, это исследование должен проводить специалист, имеющий опыт работы с искусственно увеличенной молочной железой.
Вредна ли маммография?
Учитывая использование рентгеновских лучей, конечно, есть вред от рентгеновской маммографии, но доза излучения при маммографии невелика. Лучевой болезнью такое исследование не грозит. А на риск развития рака молочной железы влияет незначительно, да и этот вид исследования проводят, в большинстве случаев, женщинам старше 40 лет. Для женщин более молодого возраста рентгеновское излучение несет больший риск в отношении онкологической патологии груди.

Так что, в принципе, маммография не несет больших рисков для пациента, а вот не выявленная вовремя патология может привести не только к ухудшению здоровья, но и к смерти пациента, например от рака молочной железы.
Рентгеновская маммография или УЗИ, какой из этих методов лучше и информативней?
Преимущества и недостатки рентгеновской маммографии и УЗИ молочной железы.
| Параметры | УЗИ молочной железы | Рентгеновская маммография |
| На чем основан метод? | Исследование желез с помощью ультразвуковых волн. | Молочная железа просвечивается рентгеновскими лучами. |
| Кому проводят? | УЗИ рекомендовано женщинам любого возраста, но предпочтительней для пациенток моложе 40 лет при подозрении на патологию в молочной железе (пальпация образования, постоянные боли, втянутость соска, «апельсиновая корочка» и прочее). | Для профилактического обследования маммография проводится всем женщинам старше 40 лет 1 раз в 1-2 года. |
| Информативность | Выявляемость патологии – 85-90%. Ложноположительные результаты на раковые опухоли около 66% (гистологическое подтверждение), то есть УЗИ способствует гипердиагностике. | Выявляемость патологии – 90-95%. Ложноположительные результаты получают в 25% случаев (по данным гистологического исследования биоптата). |
| Преимущества методов |
|
|
| Недостатки методов |
|
|
| Цена исследования | 1200 – 1600 рублей (в частных клиниках). | До 500 рублей, есть возможность бесплатного обследования при наличии направления от врача (по месту жительства). |
На первый взгляд, взвешивая все плюсы и минусы, может показаться, что УЗИ намного лучше и безопаснее, но все же для женщин старше 40 лет преимущественным методом является маммография, и при некоторых патологиях также информативней будет рентгенологический метод, нежели УЗИ. Так что при назначении определенного вида исследования врач будет подходить индивидуально, учитывая возраст, анатомические особенности, сопутствующие патологии, предполагаемый диагноз и прочие факторы.
Цифровая маммография и маммография с томосинтезом, каковы преимущества и недостатки?
Принцип цифровой маммографии такой же, как и при пленочной маммографии, при этом виде исследования также используют рентгеновские лучи, но изображение передается не на рентгеновскую пленку, а на экран компьютера. Благодаря компьютерным программам и технологиям у цифровой маммографии есть свои преимущества перед пленочной маммографией. 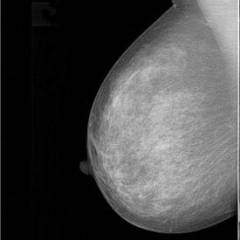
1. Меньшая лучевая нагрузка. За счет того, что полученное изображение не отражается от рентгеновской пленки, а передается в виде цифровой информации на компьютер, доза облучения уменьшается на четверть.
2. Большие возможности в оценке результатов. Полученную на компьютер картинку с помощью специальных программ можно преобразовывать, увеличивать, приближать, менять контрастность, качество изображения, четкость и так далее. Есть такие программы, которые проводят анализ результатов и выдают предварительное заключение. Это улучшает информативность метода и повышает процент выявления патологии молочной железы.
3. Архивирование и передача данных. Любое цифровое исследование сохраняется на электронных носителях, эту информацию можно хранить бесконечно и передавать в любую точку мира для дополнительных консультаций через сеть Интернет. Это важно для сравнения результатов маммографии с предыдущими профилактическими исследованиями или контроля во время и после лечения.
4. Подходит для ежегодного скрининга молочных желез.
Недостатки цифровой маммографии:
- стоимость исследования – в 4-5 раз больше, чем рентгенологическая – 1400-2800 рублей (в частных клиниках);
- недоступность для маленьких городов;
- цифровой носительна данный момент не является официальным документом в различных спорных ситуациях, подтверждении инвалидности и так далее, тогда как рентгеновская пленка – это неоспоримый документ.
Показания и противопоказания к цифровой маммографии такие же, как и при обычной пленочной маммографии, и техника процедуры так же идентична.
Но цифровая маммография – это не предел новейших возможностей передовой медицины. В мире начали использовать метод цифровой маммографии с томосинтезом.
При цифровой маммографии с томосинтезом получают двухмерное, как при рентгеновской маммографии, и трехмерное изображение, аналогичное компьютерной томографии. Это позволяет изучить каждый миллиметр ткани молочной железы и дать результат с достоверностью практически в 100%.
Показанием к проведению данного вида диагностики является подозрение на патологию молочной железы. Как скрининговый метод, на данный момент этот вид исследования не используют из-за его стоимости и малодоступности.
Маммография с томосинтезом проводится по той же технике, как и при обычной маммографии, то есть, железа зажимается между двумя пластинами специального аппарата.
Преимущества цифровой маммографии с томосинтезом:
- высокая точность и информативность, низкий процент ложноположительных результатов;
- возможность выявления самых ранних стадий онкологических заболеваний;
- комфорт во время проведения диагностики за счет «умного» и автоматизированного оборудования, процедура менее болезненная, чем обычная маммография;
- другие преимущества цифровой маммографии.
Недостатки цифровой маммографии с томосинтезом:
- лучевая нагрузка как при двух процедурах маммографии;
- высокая стоимость диагностики – около 5000 рублей.
Электроимпедансная маммография, магнитно-резонансная томография (МРТ), чем хороши эти новейшие методы диагностики?
Электроимпедансная маммография
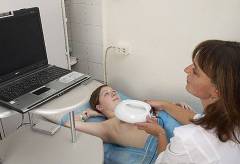
При этом методе исследования на железу воздействуют переменным током, но мощность этого тока мала и совсем не ощутима пациентами. Специальный датчик накладывается на смоченную водой железу в течение 30-35 секунд, этот прибор выявляет и выводит на экран сопротивляемость тканей молочной железы. Изображение получают как трехмерное, так и послойное, как при томографии. С помощью специальной программы можно реконструировать картинку и определить, какую часть составляет жировая ткань, жидкость, соединительная, мышечная ткань и так далее.
Все исследование занимает 10-15 минут, оно безболезненное и не приносит дискомфорта, можно получить заключение сразу после манипуляции.
Показания к электроимпедансной маммографии:
- можно использовать в целях профилактического осмотра (как скрининг);
- оценка состояния молочных желез во время беременности, а также определения уровня лактации;
- подозрение на мастопатию у девушек молодого возраста;
- контроль динамики на фоне терапии заболеваний молочной железы;
- метод хорошо себя зарекомендовал в диагностике мастопатии, а также в определении реакции молочных желез на гормональные препараты, в том числе и оральные контрацептивы.
Магнитно-резонансная маммография (МРТ)
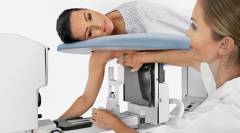
МРТ молочных желез назначается с целью дифференциальной диагностики и уточнения диагноза при выявлении подозрительных образований на маммографии или УЗИ молочных желез.
Во время исследования пациентку помещают в специальную камеру магнитно-резонансного томографа, во время процедуры женщина лежит на животе, а молочные железы свисают в специальные отверстия в столе. Процедура хоть и безболезненная, но ее проблемно провести людям с неустойчивой психикой, психиатрическими диагнозами и клаустрофобией.
Изображение получают на экран компьютера в виде томографических срезов, что позволяет изучить детально весь орган и выявить даже самые мелкие изменения.
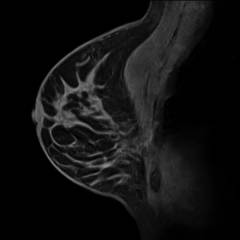
- высокая точность, специфичность и информативность;
- продвинутые возможности в оценке результатов;
- безопасность.
Недостатки МРТ молочных желез:
- наличие противопоказаний: искусственный стимулятор сердечного ритма, наличие металлических приборов, протезов и предметов в теле пациента;
- дорогостоящий метод – около 3000-3500 рублей.
Можно ли маммографию и флюорографию проходить в один день?
Можно, но не нужно.
Хоть маммография и флюорография относятся к обязательным обследованиям профилактического осмотра женщины, но они являются рентгенологическими. При проведении двух рентгенологических методов в один день, да и еще на одну область, в два раза увеличивается лучевая нагрузка на молочные железы, что повышает риск развития онкологических патологий. Конечно, если есть какие-то подозрения на серьезную патологию (например, рак молочных желез с метастазами в легкие), на лучевую нагрузку смотрят мало, так как риски от пропуска патологии намного выше, чем от облучения.
Как известно, защититься от облучения можно свинцом, снижением дозы и временем. Поэтому лучше два плановых профилактических рентгенологических исследования проводить с интервалом в две недели или даже нескольких месяцев. А во время исследований необходимо максимально защищать половые органы свинцовым экраном, фартуком, юбкой и другими методами индивидуальной защиты.
В день рентгенологических исследований хорошо выпить стакан молока и сухого красного вина, есть много клетчатки (овощи, фрукты, каши, злаки) и можно принять адсорбенты (активированный уголь, Атоксил, Энтеросгель и другие).
Фото, как выглядит маммография при заболеваниях молочных желез?
Мастопатия – это заболевание, связанное с дисбалансом половых гормонов, а именно повышенным уровнем эстрогенов.
Признаки мастопатии на маммограмме:
- тяжистые тени указывают на фиброзные разрастания;
- увеличенное количество железистой ткани;
- наличие кист.
Кальцинаты в молочной железе – скопление солей кальция на месте поврежденной ткани молочной железы.
Причины развития кальцинатов в молочной железе:
- остаточные изменения в результате застоя молока во время лактации;
- нарушение обмена кальция;
- доброкачественные образования, при этом кальциевая тень имеет форму полумесяца или чаши, обычна такие кальцинаты единичные и крупные;
- раковая опухоль может иметь включения кальция, при этом контуры кальцинатов не имеют четко исчерченной структуры, или они множественные, точечные.
Чем большее количество и меньший размер кальцинатов, тем более вероятен диагноз раковой опухоли. Часто выявление таких кальцинатов требует пункционной биопсии.
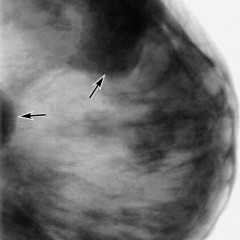
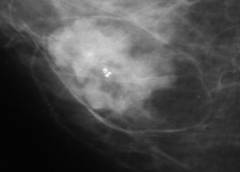
Фото: Рак молочной железы на маммограмме.
На данном снимке видны множественные образования правой молочной железы высокой интенсивности с включениями кальция. Кальцинаты также определяются в левой молочной железе. Также видны увеличенные интенсивные подмышечные лимфоузлы. Данная картинка характерна для рака молочной железы с метастазами в регионарные лимфатические узлы в другую молочную железу.
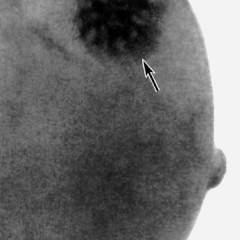
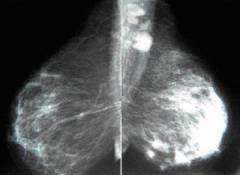
Фото: Фиброаденома правой молочной железы.
Правая железа имеет практически в два раза большие размеры. Справа выявлено крупное образование, от которого отходят множественные фиброзные тяжи.
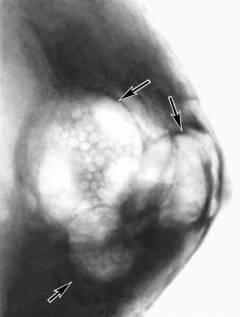
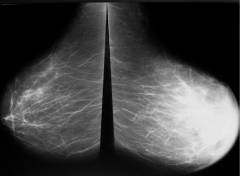
Фото: Жировая инволюция молочных желез.
На маммограмме такой железы нет четкого разделения структурных единиц, так как железистая ткань заменена на жировую и соединительную. В норме жировая инволюция молочной железы происходит после наступления климакса (необратимый процесс) и в период после кормления грудью (временные изменения). Если такая инволюция произошла в молодом возрасте у нерожавшей женщины, то это указывает на дисбаланс половых гормонов, а именно низкий уровень эстрогенов. В этом случае необходимо пройти исследование гормонов и назначить лечение, такие гормональные нарушения приводят к бесплодию.
- http://klinika.k31.ru/napravleniya/diagnostika/cifrovaja-mammografija/vredno-li-delat-mammografiyu/
- http://mastopatiya.su/mammografiya/vredno-li-delat.html
- http://diametod.ru/rentgen/kak-chasto-nuzhno-delat-mammografiyu
- http://www.kakprosto.ru/kak-824809-mammografiya-vredna-li-ona
- http://www.7ya.ru/article/Mammografiya-chem-opasna-Lechenie-raka-chego-ne-znayut-pacienty/
- http://www.polismed.com/articles-mammografija-pokazanija-k-obsledovaniju.html